Editorial
Il y a des urgences en dermatologie ! Et tout particulièrement…
Quoi de neuf en laser ?
Cette année a finalement été davantage marquée par la multiplication…

Quoi de neuf en chirurgie dermatologique ?
Cette année, le “Quoi de neuf en chirurgie ?” fait la…

Quoi de neuf en dermatologie esthétique ?
L’actualité en dermatologie esthétique est toujours bien fournie et variée,…
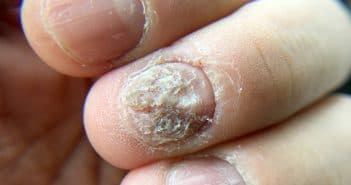
Quoi de neuf en pathologie unguéale ?
Tumeurs >>> Une femme de 50 ans consulte Jha et al. [1] en…

Quoi de neuf en dermatologie pédiatrique ?
Ce “quoi de neuf en dermatologie pédiatrique ?” est une sélection…
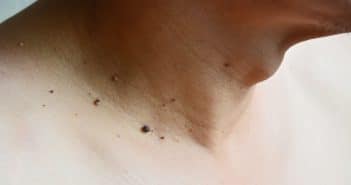
Quoi de neuf en pathologies tumorales cutanées ?
Mélanome L’observation et l’épidémiologie nous avaient appris depuis longtemps que…

Quoi de neuf dans le cuir chevelu ?
En 2016, beaucoup de nouvelles du côté de la pelade.…

Quoi de neuf dans l’acné ?
L’acné est une pathologie multifactorielle qui constitue le premier motif…
Quoi de neuf dans les dermatoses allergiques ?
Dermatite atopique 1. Facteurs favorisants et facteurs protecteurs >>> Le…