La révolution 2016 dans la dermatomyosite juvénile (DMJ) est une étude publiée dans le Lancet montrant une supériorité très nette à associer d’emblée le méthotrexate à la corticothérapie générale pour le traitement initial [1]. L’association au méthotrexate permet de guérir plus vite les enfants avec des doses inférieures de corticoïdes et un taux de rechute moins élevé. Un groupe d’experts européens constitué de 19 rhumato-pédiatres et de 2 kinésithérapeutes a récemment émis des recommandations sur la prise en charge de la DMJ [2]. Celles-ci étaient acceptées lorsque plus de 80 % des experts étaient d’accord. Nous nous proposons d’en résumer les points les plus importants.
Contexte général
La DMJ a une incidence de 2 à 4 cas/million et est considérée comme une vasculopathie touchant la peau et les muscles. 30 à 50 % des enfants guérissent sous traitement dans un délai de 2 à 3 ans avec un faible taux de mortalité (< 4 %). Cependant, plus de la moitié des enfants risquent d’avoir une forme chronique ou polycyclique (poussées entrecoupées de rémissions) de leur maladie. Sur le plan physiopathologique, on sait maintenant que la dermatomyosite est caractérisée par une signature interféron de type 1 (interféron α).
Diagnostic
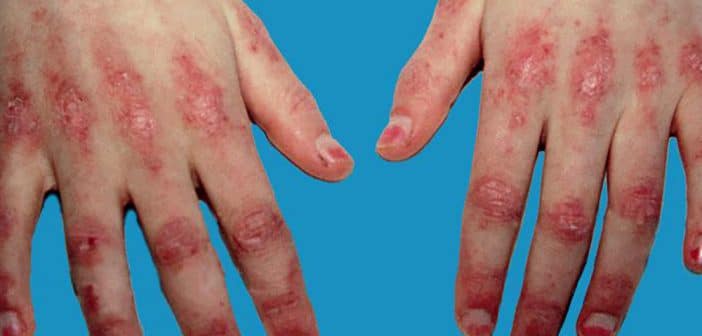
Aux classiques critères de Bohan et Peter établis en 1975 (rash héliotrope, déficit musculaire proximal, élévation des enzymes musculaires, syndrome myogène à l’électromyogramme, biopsie musculaire), il faudra rajouter dans les futurs critères diagnostiques les anomalies de l’IRM et la valeur des signes cutanés et capillaroscopiques. En effet, l’IRM musculaire faite en séquence T2 avec saturation de graisse ou STIR montre des hypersignaux qui peuvent aider au diagnostic initial ou en cas de suspicion de rechute musculaire. L’IRM musculaire est donc systématiquement proposée au bilan initial. Par ailleurs, la persistance des papules de Gottron ou des anomalies capillaroscopiques à 6 mois de traitement est un facteur de mauvais pronostic [3].
En 2017, la biopsie musculaire et l’électromyogramme (EMG) ne sont préconisés qu’en cas de doute diagnostique ou d’atypies cliniques (en particulier, absence de signes cutanés typiques). Au bilan initial, les enfants doivent systématiquement avoir des épreuves fonctionnelles respiratoires (8 % de pneumopathie interstitielle dans la DMJ [4]) comportant la mesure du coefficient de diffusion du CO. La radiographie thoracique est faite d’emblée et la tomodensitométrie[...]
Connectez-vous pour consulter l'article dans son intégralité.
Vous êtes abonné(e)
IDENTIFIEZ-VOUS
Pas encore abonné(e)
INSCRIVEZ-VOUS
Inscrivez-vous gratuitement et profitez de tous les sites du groupe Performances Médicales
S'inscrire