Les Dossiers représentent le véritable centre nerveux de Réalités Thérapeutiques en Dermato-Vénérologie. Présents depuis le premier numéro de la Revue, ces Dossiers proposent des mises au point actualisées sur de grands sujets de dermatologie. Ils sont coordonnés par des spécialistes unanimement reconnus.
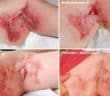
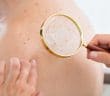
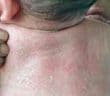
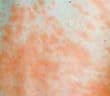
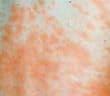
Sarcoïdose à expression cutanée en 2025
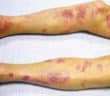
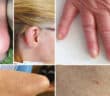
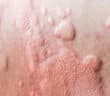
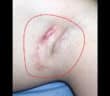
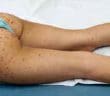
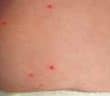
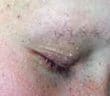
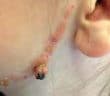
La sarcoïdose est une maladie inflammatoire systémique d’étiologie encore incomplètement élucidée, caractérisée par la formation de granulomes épithélioïdes et gigantocellulaires…
Efficacité du traitement par upadacitinib après échec du baricitinib dans la pelade modérée à sévère : une étude multicentrique rétrospective
La pelade est une maladie inflammatoire chronique, d’origine auto-immune, non cicatricielle, caractérisée par une perte de cheveux ou de poils.…

Que cache le terme “intelligence artificielle” ? Décryptage pour les dermatologues
L’intelligence artificielle (IA) est désormais omniprésente dans le paysage médical. Présentée comme une révolution pour la médecine, elle suscite autant d’enthousiasme que de perplexité, notamment chez les cliniciens confrontés à des outils technologiques dont les fondements demeurent flous. En dermatologie, l’IA se décline sous plusieurs formes : de la reconnaissance automatisée d’images aux systèmes de recommandation de soins personnalisés. Mais que recouvre réellement le terme “intelligence artificielle” ?
Cet article propose un éclairage sur les mécanismes sous-jacents à l’IA, ses applications concrètes dans la pratique dermatologique, ainsi que les enjeux éthiques et méthodologiques qu’elle soulève. Loin d’être une entité autonome ou un substitut au jugement clinique, l’IA doit être comprise comme un outil au service du médecin, dont la valeur dépend étroitement de la qualité des données et de l’interprétation humaine qui en est faite.
Manuel de prescription des psychotropes en dermatologie
Les dermatologues sont régulièrement amenés à prescrire des psychotropes dans leur pratique clinique. En effet, ils sont souvent les seuls interlocuteurs des patients atteints de troubles psychodermatologiques primaires, parmi lesquels on retrouve : le délire d’infestation parasitaire, la trichotillomanie, les troubles factices, les troubles fonctionnels prurigineux ou encore le trouble de dysmorphie corporelle. La thérapie cognitivo-comportementale constitue un traitement de première intention dans la majorité des cas, mais la prescription de psychotropes, tels que les antidépresseurs, les antipsychotiques ou les anxiolytiques, peut parfois s’avérer nécessaire.
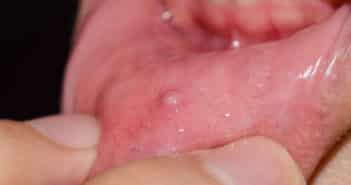
Questions flash – Pathologies des muqueuses
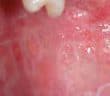
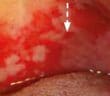
Les chéilites sont des inflammations des lèvres mais, par extension, ce terme désigne souvent une affection des lèvres, quelle que soit la forme clinique. Cet article se concentrera sur une classification clinique des chéilites, en mettant en avant les principaux diagnostics différentiels des macrochéilies, et macrochéilites, chéilites desquamatives et croûteuses, chéilites érosives et ulcérées, chéilites pigmentées, chéilites actiniques et kératosiques.

Phytophotodermatoses chez l’enfant
Parmi les dermatoses provoquées par les plantes, les phytophotodermatoses sont les plus souvent rapportées, et ce depuis des siècles, mais curieusement, elles restent mal connues tant des praticiens que de la population générale. Elles se voient avec une particulière fréquence chez l’enfant, et sont sources d’erreurs diagnostiques.
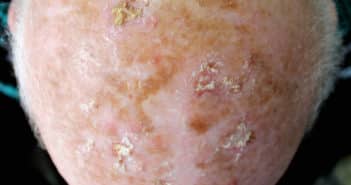
Prise en charge médicale des kératoses actiniques
Les kératoses actiniques sont à risque de progression vers un carcinome épidermoïde. Leur incidence est en constante augmentation du fait des habitudes d’exposition solaire et du vieillissement de la population. Il s’agit d’une pathologie chronique nécessitant des traitements itératifs. Le traitement doit se baser sur le risque de transformation, la tolérance du patient et le caractère localisé ou diffus des lésions. Le traitement associe le plus souvent le traitement de lésions localisées et celui du champ de cancérisation.
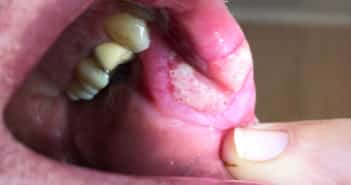
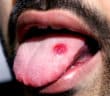
Syphilis
La syphilis est une pathologie sexuellement transmissible d’incidence croissante, en particulier chez les hommes ayant des rapports sexuels avec des hommes. Ses manifestations cliniques sont polymorphes et concernent majoritairement la peau et les muqueuses dont la muqueuse buccale. En effet, les formes buccales de syphilis sont assez fréquentes et souvent mal connues. Elles sont majoritairement dominées par des lésions érosives et ulcérées et par les plaques fauchées linguales. Le diagnostic de la syphilis peut se montrer difficile. Il nécessite de savoir repérer des éléments anamnestiques et épidémiologiques évocateurs, de connaître ses manifestations cliniques habituelles (bien que souvent mises à défaut) et d’être à l’aise avec l’interprétation parfois trompeuse des tests sérologiques, tout cela afin d’orienter au mieux les patients vers une prise en charge et un suivi thérapeutique adaptés.
Questions flash – Allergologie et environnement
Les changements de climats et des températures modifient le risque de maladies vectorielles et de maladies liées à l’eau. Enfin, le réchauffement du climat avec la fonte des glaciers expose à la réémergence de microbes préhistoriques appelés les “super bugs” avec une résistance aux anti-infectieux partiellement inconnue.
Dans ce flash, nous rappellerons quelques cas de maladies vectorielles importantes à connaître pour le dermatologue, quelques dermatoses liées à l’eau et expliquerons le concept de “super bugs”.
Eczémas de contact : quoi de neuf ?
De nombreux nouveaux allergènes, ou de nouvelles applications d’allergènes déjà bien connus, ont été signalés en 2021-2022. Dans cette revue, nous abordons quelques allergènes cosmétiques remarquables et/ou émergents, y compris les fragrances, les conservateurs, les allergènes végétaux, les nouveaux agents dépigmentants, et certains filtres solaires problématiques. De plus, nous faisons le point sur les nouveaux allergènes “manucure”, et détaillons de plus près les allergènes principaux dans les gants et les chaussures. Nous donnons un aperçu de quelques métaux allergisants, et mentionnerons des exemples d’allergènes importants dans les dispositifs médicaux, tels que les pansements adhésifs, les antiseptiques et les désinfectants.
Quand proposer un traitement adjuvant dans le mélanome ?
Les dernières avancées thérapeutiques dans le mélanome ont considérablement changé le pronostic des patients métastatiques, mais la moitié d’entre eux finissent par succomber à leur maladie. Les immunothérapies et les thérapies ciblées ont donc été développées en situation adjuvante, dans l’objectif d’éradiquer la maladie microscopique résiduelle après la chirurgie. Ces traitements ont montré, chez des patients avec un mélanome à haut risque de récidive, un avantage significatif en termes de survie sans récidive et de survie sans métastase à distance. Les patients de stade AJCC III et IV avec métastases réséquées (et bientôt ceux de stade IIB/IIC) sont ainsi éligibles à un traitement adjuvant par immunothérapie ou thérapie ciblée en fonction de leur statut BRAF. Certaines nuances méritent cependant d’être soulevées : nous ne savons pas si les traitements adjuvants, tels que proposés actuellement, allongent la survie globale à long terme, et nous n’avons pas de biomarqueurs permettant d’identifier les meilleurs candidats à un traitement, et donc de décider de traiter ou simplement surveiller un patient, sur des critères plus fiables que le stade AJCC.
Onychomatricome et onychopapillome : deux tumeurs unguéales bénignes à connaître et différencier
L’onychomatricome et l’onychopapillome sont deux tumeurs bénignes rares spécifiques de l’appareil unguéal. Elles sont souvent confondues par les praticiens peu friands d’onychologie. Pourtant, avec un peu de pratique et quelques points clés, leurs caractéristiques cliniques et dermoscopiques propres permettent de les différencier sans trop de difficultés.
À travers cet article, nous allons essayer de présenter synthétiquement ces deux classiques des tumeurs unguéales bénignes.
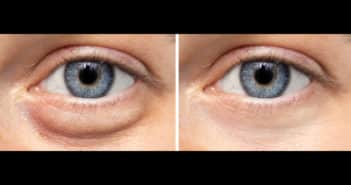
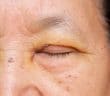
Œdèmes palpébraux : dermatites de contact ou autres étiologies ? – Deuxième partie
En dehors du “cadre” des dermatites de contact, plusieurs autres étiologies doivent être évoquées et envisagées face un œdème palpébral. L’absence de composante erythémato-squameuse doit systématiquement faire suspecter l’existence d’une maladie systémique. Le dermatologue doit rechercher dans un premier temps tous les signes associés (locaux ou systémiques) à l’œdème palpébral.
Les principales affections à mettre en évidence sont les dermatoses auto-immunes (lupus érythémateux systémique, dermatomyosite et dysthyroïdies en particulier), la sarcoïdose, certaines affections rénales, hépatiques ou cardiaques.
Les étiologies médicamenteuses sont classiques (antagonistes calciques et psychotropes en particulier). Le masque de la CPAP (continuous positive airway pressure) dans le cas des apnées du sommeil peut également être responsable.
Plus rarement, les angiœdèmes (héréditaires ou acquis) peuvent se cantonner aux paupières.
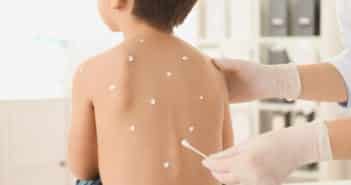
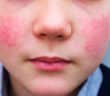
Questions flash – Dermatologie pédiatrique
Les lentigines se caractérisent cliniquement par des macules hyperpigmentées homogènes, de forme ronde ou ovalaire, et de petite taille (1 à 4 mm). Histologiquement, elles correspondent à une accumulation de mélanine dans la couche basale associée à une hypermélanocytose épidermique sans groupement en thèques et un allongement des crêtes épidermiques. Le principal diagnostic différentiel clinique se pose avec les éphélides (“taches de rousseur”), de couleur plus claire, siégeant avec prédilection sur les zones photoexposées (visage, dos des mains, décolleté, partie haute du dos), accentuées lors des expositions solaires et prédominant chez les sujets roux ou blonds à phototype clair (fig. 1).

Conseils aux voyageurs en 2022, à la reprise du tourisme dans un monde post-pandémique
Les voyages internationaux sont en augmentation en 2022, sans retrouver les niveaux de la période précédant la pandémie de Covid-19. Cette pathologie a déstabilisé les systèmes sanitaires, permettant une recrudescence des cas de paludisme et de fièvre jaune en Afrique subsaharienne.
La consultation pré-voyage devra s’attacher à véhiculer les messages de prévention antivectorielle et à mettre à jour les calendriers vaccinaux, y compris lors des voyages en Europe. Une attention particulière devra être portée aux maladies à transmission sexuelle, notamment le VIH en proposant la PrEP si nécessaire et, plus récemment, le virus Monkeypox circulant de manière inédite dans la communauté homosexuelle.
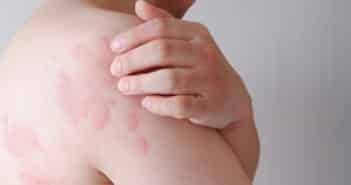
Quand penser à une MAI devant une éruption urticarienne ?
Les éruptions urticariennes récurrentes sont fréquentes chez les patients. Il peut être parfois difficile, devant des éruptions urticariennes récidivantes, d’éliminer avec certitude une simple urticaire chronique ou aiguë intermittente.
En pratique, des atypies cliniques comme l’absence de prurit, des lésions pigmentées post-inflammatoires ou l’association à d’autres signes systémiques non évocateurs d’urticaire chronique ou d’urticaire aiguë récidivante ou intermittente doivent alerter le dermatologue et faire évoquer le diagnostic de maladie auto-inflammatoire.
En effet, le caractère fixe de l’éruption, le caractère maculeux plus que papuleux, l’aspect monomorphe des lésions ou encore l’absence de prurit, la présence de lésions pigmentées post-inflammatoires ou l’association à d’autres signes systémiques dans un contexte de fièvre et/ou syndrome inflammatoire récurrent ne sont pas classiques au cours de l’urticaire chronique ou aiguë intermittente classique.

Autres traitements dans la maladie de Verneuil : laser, injections de corticoïdes, spironolactone…
Le niveau de preuve de l’efficacité des lasers est faible, car les études sont peu comparables et les paramètres varient. Le laser CO2 offre une alternative intéressante à la chirurgie pour la destruction des lésions, les lasers Nd:YAG et Alexandrite pour cibler les follicules pileux. Le laser Nd:YAG en mode épilatoire peut être proposé à visée préventive.
Le niveau de preuve de l’efficacité des injections intralésionnelles de corticoïdes est très faible et un récent essai contrôlé randomisé s’est avéré négatif.
Enfin, le niveau de preuve de l’efficacité de la spironolactone reste également très faible, limité à des séries rétrospectives. Son faible coût et son profil de tolérance en font une option thérapeutique intéressante dans les formes modérées à sévères de maladie de Verneuil, associée à une contraception efficace. Sa prescription peut s’envisager pour les lésions de stade Hurley I, en particulier en cas d’association à une comorbidité avec hyperandrogénie (acné, SOPK, hirsutisme) ou d’échec/efficacité partielle/intolérance des traitements plus conventionnels.
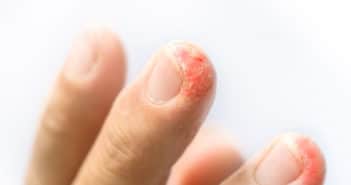
Questions flash – La main en dermatologie
La fragilité unguéale se définit par l’impossibilité de porter des ongles longs. C’est une plainte très fréquente en consultation de pathologie unguéale, qui concerne surtout les femmes ménopausées. On estime que 20 % de la population en souffrirait à des degrés divers. Outre la gêne occasionnée, une douleur peut être associée.
Traitement adjuvant du mélanome : immunothérapie ou thérapie ciblée ?
Les immunothérapies anti-PD1 (nivolumab, pembrolizumab) et la thérapie ciblée (dabrafénib + tramétinib) se sont imposées comme des traitements adjuvants efficaces du mélanome, avec des hazard ratios de survie sans récidive proches de 0,5 comparés à un placebo ou de 0,7 comparés à l’ipilimumab, avec des reculs actualisés de 3 à 5 ans.
La durée du traitement est de 1 an. Le nivolumab est seul indiqué au stade IV après résection complète, tandis que le nivolumab ou le pembrolizumab sont indiqués au stade III quels que soient le statut BRAF du mélanome et le degré d’atteinte ganglionnaire (macrométastase ou micrométastase du ganglion sentinelle).
Au stade III avec mutation V600 de BRAF, le choix est possible entre une immunothérapie anti-PD1 et l’association dabrafénib + tramétinib. Cette option doit être discutée au cas par cas avec le patient et tenir compte de ses antécédents et comorbidités, de ses choix personnels, du mode d’administration et du profil de tolérance des traitements.
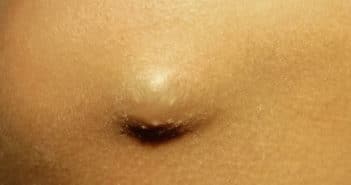
Un nodule n’est pas toujours une tumeur : diagnostic différentiel des tumeurs de l’enfant
Les pseudotumeurs se définissent sur le plan histologique par un remaniement d’un tissu préexistant, sans édifier de tissu nouveau. Ces lésions sont assez fréquentes chez l’enfant et peuvent faire évoquer à tort des tumeurs bénignes, voire malignes.
On peut citer principalement des causes d’origine malformative, infectieuse et inflammatoire…
L’origine du nodule sera évaluée en fonction de différents critères : âge de l’enfant, topographie du nodule, couleur et consistance de la lésion, évolutivité… Le diagnostic peut être posé cliniquement, des examens complémentaires à type d’imagerie et/ou de biopsie cutanée sont parfois indiqués selon les situations.

Vitiligo : prise en charge et perspectives thérapeutiques
Il existe aujourd’hui des solutions efficaces pour de nombreux vitiligos. Il est d’abord indispensable de déterminer si ce dernier est en phase active. Si tel est le cas, il est alors urgent de proposer un traitement pour bloquer cette évolutivité. Dans les vitiligos non actifs, le traitement de référence est aujourd’hui bien codifié et repose sur l’association d’une photothérapie (naturelle ou en cabine) et d’un traitement topique. Les traitements chirurgicaux sont utiles pour les vitiligos localisés et stables et pour les formes segmentaires. Le maquillage médical apporte une aide non négligeable en attendant la repigmentation ou sur les zones résistantes. La dépigmentation reste indiquée dans les formes très extensives.
Enfin, de nouvelles approches thérapeutiques sont en cours de développement et pour certaines dans des phases très avancées. Elles offrent des perspectives à relativement court terme particulièrement encourageantes.
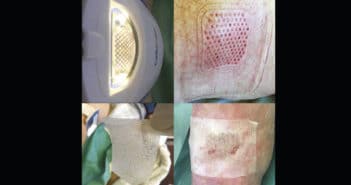
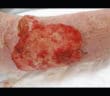
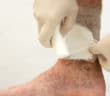
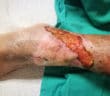
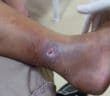
Traitement topique des ulcères de jambe
Plusieurs alternatives aux pansements modernes sont proposées au dermatologue pour le traitement local des ulcères de jambe. La plus emblématique est la thérapie à pression négative (TPN) qui a évolué ces dernières années avec la possibilité d’instillation de soluté et de mousse détersive avec des indications et conditions d’utilisation bien réglementées par l’HAS. Dans la continuité de l’autogreffe cutanée en pastille, bien connue du dermatologue, l’intérêt se porte sur la réinjection de cellules d’intérêt provenant du patient lui-même, qu’il s’agisse du plasma riche en plaquettes (PRP) autologue ou de l’autogreffe de tissu adipeux (lipostructure). L’électrostimulation semble donner des résultats intéressants dans les plaies douloureuses et en phase d’épidermisation.
Le faible de niveau de preuve de ces dispositifs ou techniques dans l’indication des ulcères de jambe rend cependant difficile leur généralisation.
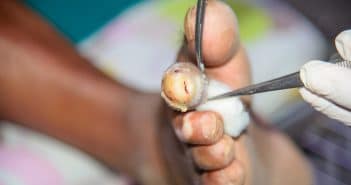
Acrosyndromes vasculaires : algorithmes diagnostiques
Les acrosyndromes vasculaires sont liés à un trouble vasomoteur. Ils sont de natures très différentes.
Questions flash – Pathologies tumorales
Traiter en 10 minutes le thème “prévention et dépistage des cancers cutanés” est une mission impossible, qui a donc été traitée de façon partielle et partiale, en espérant stimuler le questionnement de nos pratiques. Pour des raisons évidentes de temps, le raisonnement déroulé s’appliquera essentiellement à la surveillance nævique assistée (ou mole mapping des Anglo-Saxons), sous forme de questions dont les réponses ne sont évidentes qu’en apparence.
Thérapies ciblées en dehors de la voie Th2
Le dupilumab est la première thérapie ciblée ayant obtenu une AMM dans la prise en charge de la dermatite atopique de l’adulte. Cette molécule cible deux cytokines inflammatoires de la réponse immunologique de type Th2 (les interleukines 4 et 13).
D’autres voies immunologiques en dehors de la voie Th2 sont également impliquées dans la physiopathologie de la dermatite atopique. Elles rendent compte des différents profils cliniques des patients ayant une dermatite atopique. Les traitements en cours d’évaluation ciblant les autres voies immunologiques que la voie Th2 sont exposés dans cet article.

Réponses aux quiz
Réponse au quiz n° 1 L’association de tuméfactions périunguéales, d’empâtement des doigts avec une ostéolyse chez une femme jeune évoque…

Prurits psychogènes
Le prurit psychogène est induit par des facteurs psychiques. Il est bien différent d’un prurit idiopathique et ce n’est en aucun cas un diagnostic d’élimination. Le diagnostic doit s’appuyer sur des critères négatifs ainsi que sur des critères positifs. Des facteurs neurophysiologiques mais aussi psychopathologiques l’expliquent très bien. L’annonce du diagnostic doit être prudente et le traitement repose sur des psychotropes et une psychothérapie.

Les urgences en dermatologie génitale
Les urgences en pathologie génitale féminine et masculine sont principalement liées à une infection bactérienne ou virale, parfois sexuellement transmissible, souvent douloureuse, dont la prise en charge diagnostique et thérapeutique est du ressort du dermatologue.
Plus rarement, celui-ci devra savoir évoquer une urgence non dermatologique et adresser la patiente en gynécologie (bartholinite) ou le patient en urologie (paraphimosis, gangrène périnéale de Fournier).

Dermatoses inflammatoires de l’anus
L’anus est une zone de transition anatomique et histologique. Les pathologies inflammatoires concernent aussi bien des dermatoses inflammatoires bien connues des dermatologues ayant une expression sur la marge anale que des pathologies plus spécifiques devant être reconnues car nécessitant une prise en charge proctologue dédiée.
Les différentes entités discutées ici ne sont pas exhaustives mais représentent plutôt un panorama soit des maladies les plus fréquentes, soit des maladies pouvant entraîner un retentissement fonctionnel important.

La consultation de conseil génétique en oncodermatologie : quand et pourquoi adresser les patients ?
La génétique a fait des progrès très importants et de nombreux gènes de prédisposition au cancer ont été identifiés, permettant de mettre en place, dans les familles concernées, un conseil génétique adapté et une prise en charge spécifique. Dans ce cadre, la consultation d’oncogénétique est une étape clé permettant l’information des familles, la réalisation éventuelle d’un diagnostic moléculaire et un conseil génétique adapté.
En oncodermatologie, les pathologies concernées sont la prédisposition au mélanome, le syndrome de Gorlin, le Xeroderma pigmentosum, le syndrome de Birt-Hogg-Dubé, la cylindromatose familiale, le syndrome de Ferguson-Smith et le syndrome de Muir-Torre.
Dermites périnéales à risque : hémangiome ulcéré, histiocytose langerhansienne, maladie de Crohn, ecthyma gangréneux
Les dermatoses périnéales que nous abordons ici sont à risque de douleur et retard de cicatrisation pour l’hémangiome infantile ulcéré ; à risque d’atteinte systémique parfois létale pour l’histiocytose langerhansienne ; à risque d’atteinte sévère, chronique et invalidante pour la maladie de Crohn périnéale ; à risque septique d’évolution fatale pour l’ecthyma gangréneux.
Le périnée est une zone d’humidité (favorisée par le port de couches) donc à risque de macération, et en contact permanent avec le microbiote digestif, le rendant susceptible aux infections bactériennes, fongiques ou à l’extension par contiguïté d’une dermatose infectieuse. C’est également une zone riche en adipocytes, où le risque de cellulite infectieuse ou inflammatoire est majoré.
Enfin, caché par la couche ou le sous-vêtement, le périnée est la zone que le dermatologue ne doit jamais oublier dans son examen clinique, tant pour mettre en évidence une lésion à risque infectieux que pour aider le diagnostic par la présentation classique de certaines dermatoses sur cette localisation.

Allergie cutanée chez les esthéticiennes
L’allergie cutanée est fréquente chez les esthéticiennes. Il s’agit essentiellement de dermatites de contact allergiques et plus rarement d’urticaires de contact.
Les principaux allergènes sont les conservateurs, les composants de parfums et les résines à base d’acrylates et de méthacrylates pour ongles.
Le diagnostic étiologique nécessite des tests allergologiques avec la batterie standard européenne, les batteries spécialisées et les produits professionnels.
La prévention repose sur la réduction des irritants et l’éviction complète du contact avec les allergènes en cause. Selon les substances chimiques, ces affections sont réparées au titre de plusieurs tableaux de maladies professionnelles.
Toxicité cutanée des immunothérapies anticancéreuses
Les immunothérapies anticancéreuses anti-CTLA-4, puis anti-PD-1 et anti-PD-L1, ont modifié le pronostic des mélanomes. Leur mécanisme d’action explique probablement en grande partie leurs effets indésirables, notamment cutanés, de nature volontiers “auto-immune”. Bien que rarement sévères, ces derniers peuvent être majorés en fréquence et en sévérité dans le cas d’association de plusieurs molécules d’immunothérapie, qui est une voie de recherche actuelle.
Actualités sur les stomatodynies
Les stomatodynies sont des sensations pathologiques buccales non liées à une pathologie muqueuse. Leur origine réside donc plutôt dans le système nerveux, avec des étiologies plutôt neurologiques pour certains patients et plutôt psychologiques pour d’autres.
Les traitements sont peu codifiés mais reposent habituellement sur les antidépresseurs et les GABA-ergiques. Les psychothérapies peuvent aussi être utiles.

Apport de l’histologie dans le diagnostic des lésions précancéreuses et cancéreuses ano-génitales
En pathologie tumorale ano-génitale, de nombreux types de lésions tumorales ont été décrits mais c’est la pathologie tumorale carcinomateuse qui est majoritaire. Celle-ci est fortement liée aux infections HPV et à certaines pathologies chroniques touchant de manière plus spécifique les muqueuses (comme le lichen scléreux). Elle est suivie par les lésions mélanocytaires.
Dans cette localisation, la prise en charge chirurgicale est souvent délicate et parfois délabrante à des stades avancés. L’histologiste doit donc, en lien avec le clinicien, permettre le diagnostic précoce des lésions précancéreuses (néoplasies intraépithéliales, hyperplasie verruqueuse et lésions inflammatoires chroniques telles que le lichen scléreux) et/ou cancéreuses invasives débutantes. Une collaboration avec le clinicien et une confrontation anatomoclinique sont en ce sens essentielles.
Guérison de l’hépatite C, quelle prise en charge après ?
Le traitement de l’hépatite C avec les nouveaux agents antiviraux à action directe (AAD) permet maintenant la guérison dans 95 % des cas quel que soit le génotype. Cette avancée thérapeutique majeure permet une amélioration significative de la survie et la diminution des complications hépatiques en comparaison aux patients non guéris. Néanmoins, même significativement diminué, le risque de complications hépatiques persiste, notamment le risque de survenue d’un carcinome hépatocellulaire (CHC). La prise en charge du patient guéri va donc dépendre du stade de la fibrose hépatique et en particulier du fait qu’il existe ou non une cirrhose.
Il est par ailleurs primordial d’identifier les facteurs susceptibles de faire progresser la fibrose hépatique malgré la guérison virologique : ainsi, la consommation d’alcool, l’existence d’un diabète ou d’un surpoids dans le cadre d’un syndrome métabolique sont clairement des facteurs aggravant la fibrose. Leur contrôle est donc primordial dans le suivi du patient.

Diagnostics urgents des génodermatoses
Les génodermatoses ne relèvent pas en général d’urgences diagnostiques, excepté peut-être trois d’entre elles :
– le bébé collodion en raison d’une prise en charge néonatale spécifique évitant les complications ;
– l’incontinentia pigmenti en raison du risque neurologique devant un nouveau-né présentant un état de mal épileptique associé à une éruption vésiculeuse ;
– les épidermolyses bulleuses dont certaines formes peuvent être létales et nécessiter une prise en charge néonatale spécifique contre la douleur ainsi que des soins locaux adaptés.

Douleurs vulvaires : quand penser à une cause neurologique ?
Les douleurs vulvaires, même si elles restent encore souvent un sujet tabou, constituent un motif de consultation en augmentation croissante. Devant la description de douleurs à caractère neuropathique (brûlure, décharge électrique) se pose la question d’une origine neurologique, qu’elle soit médullaire, tronculaire, radiculaire ou distale.
L’interrogatoire et un examen clinique précis permettent de rechercher des éléments symptomatiques d’une atteinte proximale médullaire ou radiculaire (hypoesthésie sacrée, troubles urinaires ou anorectaux associés…) ou encore d’une atteinte plus distale dans le cadre d’une compression focale du nerf pudendal au niveau du canal d’Alcock.
Si le diagnostic est basé sur des caractéristiques cliniques précises, l’imagerie doit avant tout éliminer d’autres pathologies locales potentiellement plus graves.
Traitements des vascularites associées aux ANCA
Les vascularites à ANCA (anticorps anticytoplasme des polynucléaires neutrophiles) regroupent la granulomatose avec polyangéite (GPA), la polyangéite microscopique (MPA) et la granulomatose éosinophilique avec polyangéite (GEPA).
Le traitement comprend un traitement d’induction pour contrôler l’inflammation et préserver la fonction des organes atteints suivi d’un traitement d’entretien de 18 à 24 mois en prévention des récidives. Le risque de rechute est plus élevé en présence d’anticorps anti-PR3 au diagnostic.
Le traitement d’induction comporte uniquement des corticoïdes dans les MPA et les GEPA sans facteur de mauvais pronostic. Il doit comporter un immunosuppresseur (rituximab ou cyclophosphamide) dans les GPA et les autres vascularites à ANCA avec un facteur de mauvais pronostic, ainsi que dans les formes réfractaires ou récidivantes malgré les corticoïdes isolés.
Le traitement d’entretien n’est pas parfaitement codifié et fait appel au rituximab, à l’azathioprine ou au méthotrexate en l’absence d’insuffisance rénale. Plusieurs protocoles du Groupe Français d’Étude des Vascularites (GFEV) sont en cours sur ses différentes modalités.
Artérite de Takayasu à l’âge pédiatrique
L’artérite de Takayasu à l’âge pédiatrique (ATP) peut atteindre des enfants d’âges divers. L’absence de spécificité des signes de début et des marqueurs spécifiques retarde le diagnostic, et beaucoup d’enfants présentent des complications irréversibles.
L’hypertension artérielle est le signe le plus fréquent. Le diagnostic est suspecté en corrélant les signes cliniques avec la présence d’un syndrome inflammatoire biologique. La confirmation du diagnostic est basée sur l’imagerie, en particulier l’angio-IRM, peu irradiante.
Les complications de l’ATP peuvent être cardiovasculaires, pulmonaires, neurologiques, sans compter les effets secondaires de la corticothérapie et des immunosuppresseurs au long cours. Le traitement repose sur la corticothérapie, mais les biothérapies apparaissent comme des traitements prometteurs.
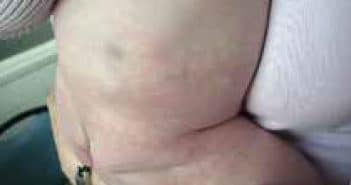
Les tumeurs cutanées malignes de l’enfant
Les tumeurs malignes de l’enfant sont rares, mais représentent un souci majeur pour le clinicien.
Le diagnostic précoce permettant la mise en route d’un traitement adapté est un des facteurs essentiels du pronostic.
Ainsi, la réalisation d’une biopsie s’impose au moindre doute en l’absence de diagnostic clinique certain.
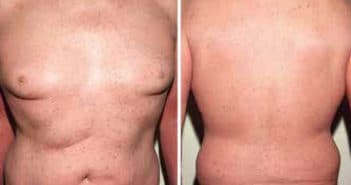
Pityriasis rubra pilaire : une dermatose à connaître
Le pityriasis rubra pilaire est une dermatose hétérogène rare, qui associe trois éléments sémiologiques à divers degrés : une papule cornée folliculaire, une kératodermie palmoplantaire orangée et des lésions érythémato-squameuses, avec des intervalles de peau saine.
L’origine est peu claire avec, dans la majorité des cas, des facteurs déclenchants traumatiques ou infectieux, probablement sur un terrain prédisposé. Dans d’autres cas, on retrouve une association à des désordres immunologiques ou bien, dans des cas familiaux, des anomalies génétiques de la kératinisation proches d’une ichtyose.
L’évolution est variable en fonction des formes cliniques. La prise en charge thérapeutique est mal codifiée. Les nouveaux inhibiteurs du TNF et les anti-Il 12/23 semblent changer la stratégie thérapeutique.

Actualités thérapeutiques dans l’urticaire chronique
L’urticaire chronique nécessite un traitement continu pour contrôler les symptômes. Les antihistaminiques de deuxième génération représentent la première ligne, avec une augmentation possible jusqu’à quatre fois la dose standard.
En cas d’échec, l’omalizumab est le traitement de référence, efficace chez plus de 70 % des patients, avec un excellent profil de tolérance. Si l’omalizumab est insuffisant, la ciclosporine peut être proposée sous surveillance spécialisée. De nouvelles thérapies émergent, dont les inhibiteurs de la tyrosine kinase de Bruton (remibrutinib) et le dupilumab, pour lesquels les résultats sont prometteurs.
L’éducation thérapeutique et la poursuite du traitement aussi longtemps que nécessaire sont essentielles pour améliorer la qualité de vie des patients.

Traitements d’avenir dans la pelade
La pelade est une affection d’évolution prolongée bien souvent désespérante, tant pour le patient que pour le thérapeute. Son traitement est resté longtemps empirique, dominé par des mesures surtout anti-inflammatoires locales et/ou systémiques, dont l’évaluation ne conduisait pas à un niveau de preuve suffisant en raison d’une méthodologie parfois approximative. Plus récemment, les concepts physiopathologiques se sont affinés (notamment grâce au développement de modèles animaux) et ont permis de mettre en avant la théorie de la perte du “privilège immunitaire” du follicule pileux avec développement secondaire d’une auto-immunité à médiation essentiellement cellulaire. Cette hypothèse a permis de développer de nouveaux outils thérapeutiques plus conceptuels. Même si leur évaluation est encore balbutiante, certains d’entre eux semblent très prometteurs, en particulier l’interleukine 2 à faible dose, les statines, les inhibiteurs des kinases JAK1/2, les analogues des prostaglandines F2a, ainsi que (quoique probablement à un moindre degré) les inhibiteurs de phosphodiestérase et le plasma enrichi en plaquettes.
D’autres traitements, parfois plus anciens mais encore peu utilisés dans cette indication, peuvent également présenter un intérêt (laser excimer UVB311, ciclosporine, calcipotriol, etc). Dans tous les cas, les formes récentes et en plaques multiples demeurent plus facilement répondeuses, et ce plus longtemps que les formes diffuses et plus anciennes. L’enjeu principal sera méthodologique car le temps de l’empirisme est révolu, particulièrement pour des traitements coûteux et non dénués d’effets indésirables.

HPV : tout ce que le dermatologue doit savoir sur la prise en charge gynécologique
Le gynécologue peut se trouver confronté aux HPV devant différentes situations cliniques : devant la découverte de lésions cliniques vulvopérinéales, devant une cytologie atypique, voire devant un test virologique HPV positif ou, au contraire, devant des symptômes cliniques.
En présence de lésions vulvaires, il est souhaitable d’envisager un bilan gynécologique, dont la colposcopie est la pierre angulaire.
Le dépistage cytologique connaît des limites. Il est en effet possible, notamment chez les femmes de moins de 40 ans, de voir se développer des cancers invasifs, alors même qu’elles sont soumises à un dépistage cytologique régulier. Le test HPV, proposé dans certains pays européens en dépistage primaire seul, est beaucoup moins opérateur-dépendant et donc plus facile à réaliser par des opérateurs moins entraînés. Il est également possible de proposer des autotests réalisés par les patientes elles-mêmes.
Enfin, il convient d’insister sur la place de la vaccination HPV, qui pourra demain réduire de façon considérable l’ensemble des affections causées par les virus HPV.
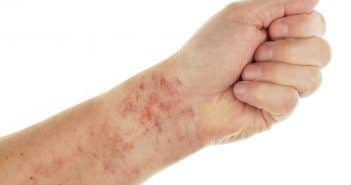
Purpuras fébriles non infectieux
Les purpuras fébriles de cause non infectieuse s’inscrivent dans des pathologies de déterminisme immunologique pour la plupart, comprenant les vascularites, les toxidermies médicamenteuses sévères (DRESS, syndrome de Stevens-Johnson), le syndrome d’activation macrophagique, ou une hémopathie qui doit être recherchée systématiquement. Les vasculites cutanées sont fréquemment révélées par un purpura plus ou moins fébrile.
Les causes les plus fréquentes sont le purpura rhumatoïde, certains médicaments, des affections auto-
immunes (lupus, polyatrhrite rhumatoïde notamment), ou une gammapathie monoclonale. Le purpura fébrile peut faire partie, bien qu’au second plan, de l’expression des vascularites des plus gros vaisseaux (périartérite noueuse, maladie de Wegener, maladie de Churg et Strauss, maladie de Horton notamment). Un puprura fébrile peut s’intégrer dans le tableau d’un syndrome d’activation macrophagique nécessitant un traitement urgent. Des toxidermies sévères, telles que le syndrome de Stevens-Johnson et le DRESS, peuvent comporter dans leur expression clinique un purpura fébrile.
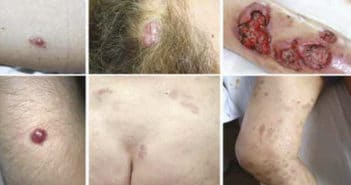
Lymphomes cutanés B : actualités
Les lymphomes cutanés B, représentant 25 % des lymphomes cutanés, sont de présentation clinique variable et constituent un groupe de lymphomes constitué d’entités distinctes. D’une part, des lymphomes de comportement indolent (lymphomes cutanés B des centres folliculaires et de la zone marginale), d’autre part, le lymphome diffus à grandes cellules de type jambe, agressif, d’évolution plus rapide. Un bilan d’extension complet est toujours nécessaire. Leur prise en charge est adaptée au diagnostic, à leur pronostic attendu et à leur stade clinique.
Dermatoses bulleuses d’origine médicamenteuse
Les dermatoses bulleuses auto-immunes sont majoritairement idiopathiques, mais de nombreux médicaments ont été rapportés comme possiblement inducteurs, avec des arguments d’imputabilité plus ou moins convaincants.
L’accumulation des cas et quelques études épidémiologiques plaident pour l’existence d’authentiques pemphigus déclenchés par des molécules contenant des groupements thiols (D-pénicillamine, captopril), de pemphigoïdes bulleuses déclenchées par certains diurétiques (anti-aldostérone) et les neuroleptiques, avec un doute récent pour des antidiabétiques (gliptines), et de dermatoses à IgA linéaires induites par la vancomycine. Les délais d’apparition de la maladie sont souvent plus longs que pour les autres toxidermies.
Cliniquement, le pemphigus induit est souvent un pemphigus superficiel. La pemphigoïde bulleuse induite ne présente pas de critères particuliers, et la dermatose à IgA linéaire est volontiers sévère avec décollements étendus mimant une nécrolyse épidermique toxique.
Les examens histologiques et immunologiques sont peu différents des formes idiopathiques. La guérison à l’arrêt du médicament inducteur est généralement rapide sous traitement symptomatique.
Maladies auto-inflammatoires et psoriasis
Le psoriasis est une maladie inflammatoire chronique polymorphe. Il s’agit d’une maladie multifactorielle faisant intervenir des facteurs environnementaux et une réaction immunitaire excessive chez des sujets présentant une prédisposition génétique.
Récemment, l’analyse immunogénétique des formes pustuleuses aiguës généralisées de transmission autosomale récessive a amené à reconsidérer la place du psoriasis au sein des maladies auto-inflammatoires, c’est-à-dire des maladies systémiques présentant des anomalies génétiques des voies de l’immunité innée. Les formes polygéniques comme le psoriasis en plaques pourraient également s’intégrer dans ces syndromes.
Traitement des métastases cérébrales
La survenue de métastases cérébrales dans le mélanome altère de façon majeure le pronostic. Une prise en charge précoce et adaptée est essentielle et devra faire l’objet d’une discussion collégiale en réunion de concertation pluridisciplinaire.
Chez les patients paucimétastatiques, un traitement focal par chirurgie ou radiothérapie stéréotaxique sera envisagé en priorité, plus ou moins associé à un traitement général en fonction du contexte clinique.
À l’inverse, chez les patients multimétastatiques, devra se discuter en première intention un traitement systémique, idéalement dans le cadre d’un essai thérapeutique. Le recours aux soins de support, dispensés en parallèle de ces prises en charges oncologiques spécifiques, est indispensable.

Œil et médecine interne
Un panorama des principales affections systémiques touchant l’œil et la peau est dressé. Elles sont abordées soit sur le versant ophtalmologique de façon syndromique (uvéite, xérophtalmie…), soit par description de ces maladies de système (sarcoïdose, dermatomyosite, polychondrite chronique atrophiante, Behçet, amylose…).

Psoriasis génital chez les hommes
Le psoriasis génital est responsable d’un retentissement important sur la qualité de vie et sur la sexualité. Elle survient plus fréquemment chez les hommes qui ne sont pas circoncis. On distingue deux formes cliniques en fonction de l’absence ou non de circoncision.
La localisation génitale est parfois la seule et unique manifestation cutanée du psoriasis, ce qui peut poser des problèmes diagnostiques. La localisation génitale est souvent associée à un psoriasis inversé touchant les plis inguinaux et le pli interfessier. Une biopsie avec réalisation d’un examen anatomopathologique peut être utile en cas de doute diagnostique, en particulier en l’absence d’autres lésions cutanées évocatrices extragénitales.
Le traitement de première intention repose sur l’application quotidienne de dermocorticoïdes d’activité modérée ou forte sous la forme de crème. Il doit être associé à un certain nombre de mesures non médicamenteuses (port de vêtements non serrés, de sous-vêtements en coton, l’arrêt des topiques irritants et la réalisation d’une toilette avec un savon surgras).

Actualités du finastéride
Depuis quelques années, le finastéride est attaqué dans la presse, sur Internet et dans les forums de discussion sans grands…
Dermatoses infectieuses en pédiatrie : intérêt de la dermoscopie
La majorité des dermatologues utilise quotidiennement un dermoscope. Le dermoscope, technique non invasive non traumatisante, a toute sa place en dermatologie pédiatrique.
Certaines dermatoses infectieuses ont fait l’objet de descriptions en dermoscopique. La connaissance de ces signes examen peut permettre d’étayer voire d’affirmer un diagnostic. Il est important, dans notre pratique quotidienne, de garder un regard critique et de connaître les limites de cet examen.

Douleur et PDT
La douleur est un effet secondaire fréquent lors de la phase d’illumination. L’intensité de cette douleur est corrélée à la surface lésionnelle à traiter et à la topographie.
Dans la majorité des cas, des moyens simples (brumisateur eau, air froid, interruption temporaire de l’illumination) permettent de prendre en charge cette douleur.
Lors du traitement des kératoses actiniques du vertex très étendues (champ de cancérisation), le recours à des anesthésies locorégionales du scalp est utile. La pratique de ces anesthésies nécessite une connaissance de l’anatomie nerveuse de l’extrémité céphalique.