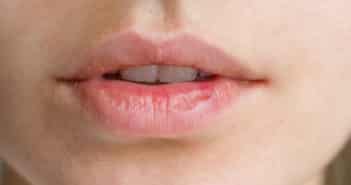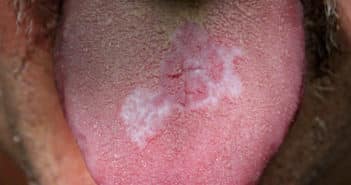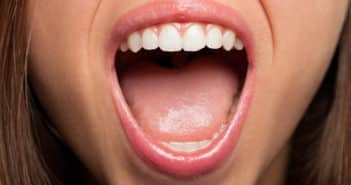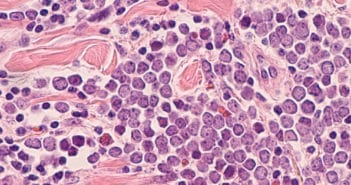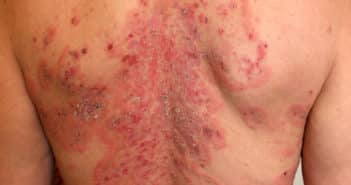
Manifestations buccales du pemphigus profond
Le pemphigus est une maladie bulleuse auto-immune rare, débutant le plus souvent par des érosions buccales traînantes douloureuses isolées. Une bonne connaissance de ses manifestations buccales est nécessaire car elle permet de poser le diagnostic précocement et de rapidement débuter un traitement adapté. La prise en charge thérapeutique a d’ailleurs considérablement changé au cours des dernières années car le rituximab est désormais le traitement de première intention, permettant d’éviter les complications anciennement observées avec la corticothérapie générale prolongée à forte dose.