Aux confins de la dermatologie
Rituximab : de nouvelles indications potentielles Rappelons que l’indication du rituximab…

Atrophie vulvovaginale postménopausique et laser
L’atrophie vulvovaginale se définit comme une involution physiologique liée à…
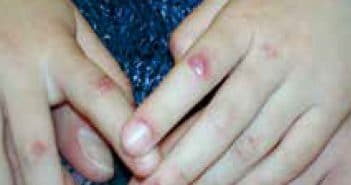
Actualités sur la dermatomyosite juvénile
La dermatomyosite juvénile (DMJ) est une myopathie auto-immune rare chez l’enfant et qui touche à la fois les muscles striés et la peau. Elle se manifeste par un déficit musculaire et par des signes cutanés très caractéristiques. Son étiopathogénie reste mal connue. Il s’agit d’une vascularite systémique. Sur le plan diagnostique, l’IRM musculaire est un examen clé qui pourrait dans l’avenir se substituer à l’EMG et à la biopsie musculaire.
Les corticoïdes sont le traitement de première intention, ils ont transformé le pronostic de la maladie. Les IgIV et certains immunosuppresseurs (méthotrexate, ciclosporine) sont utilisés en cas de corticorésistance, parfois d’emblée par certaines équipes. Sur le plan dermatologique, la photoprotection doit être draconienne. Le recours aux antipaludéens de synthèse est parfois préconisé. Les IgIV ont une place qui reste à déterminer. La mortalité est en nette diminution et varie de 0,7 à 7 %. La première cause de décès est le sepsis dont le point de départ est souvent pulmonaire. La calcinose est une complication grave dont l’incidence est en diminution. Le traitement en est décevant.
La kinésithérapie représente un élément indispensable dans la prise en charge de la DMJ. À la phase aiguë, elle vise à réhabiliter le malade par des exercices modérés qui ne risquent pas d’aggraver l’inflammation musculaire.

Fonctionnement du Groupe Français d’Étude des Lymphomes Cutanés
Le Groupe Français d’Études des Lymphomes Cutanés (GFELC), sous-groupe de la SFD, a été créé en 1998 afin de répondre au besoin, d’une part, de confrontation anatomoclinique et, d’autre part, d’expertise nationale concernant le diagnostic et la prise en charge thérapeutique des lymphomes cutanés. Il comprend actuellement 35 centres français (ainsi que 3 centres belges, 2 centres suisses). Chaque centre est représenté au minimum par un binôme “clinicien dermatologue et pathologiste”.
L’objectif sanitaire du GFELC est non seulement diagnostique mais aussi thérapeutique, avec inclusion de patients bien caractérisés dans des essais thérapeutiques.
Son deuxième objectif est pédagogique en direction des patients (guide d’information) et des professionnels de santé (recommandations) disponibles sur le site gfelc.org.
Enfin, le GFELC a un objectif de recherche avec six équipes labellisées et la réalisation de nombreux travaux anatomocliniques ou fondamentaux.

Actualités sur les nouvelles entités et les nouveaux marqueurs
Si la classification actuelle des lymphomes (OMS 2008) décrit la majorité des lymphomes survenant dans la peau, il reste de nombreuses zones d’ombre.
Ces dernières années, de nouvelles entités ont vu le jour, pour la plupart correspondant à des lésions d’évolution plutôt indolente, comme la lymphoprolifération T CD8+ acrale ou l’ulcère cutanéomuqueux, ou encore de nouvelles variantes de papulose lymphomatoïde, de phénotype T CD8+ cytotoxique (type D) ou angiotrope (typeE). On commence par ailleurs à mieux démembrer les lésions regroupées antérieurement sous l’appellation de “lymphocytome cutané bénin”, qu’ils soient de phénotype B avec les pseudo-lymphomes IgG4+, ou T avec le lymphome T pléomorphe à petites et moyennes cellules.
Si la mise en évidence d’un réarrangement particulier dans les lymphoproliférations T CD30+ cutanés impliquant DUSP22 est une avancée importante, c’est sans doute dans le syndrome de Sézary que le plus grand nombre de nouveaux marqueurs a été décrit. Cette recherche importante permet d’envisager de nouvelles cibles thérapeutiques. Par ailleurs, de nombreuses études ont mis à jour des anomalies portant sur les micro-ARN ou l’expression anormale de certains transcrits dont la signification diagnostique et l’importance physiopathologique sont souvent encore méconnues.
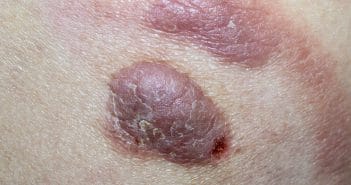
Mycosis fongoïde et lymphomes apparentés
Le mycosis fongoïde (MF) est le lymphome cutané T primitif le plus fréquent. Il a une évolution indolente avec une progression très lente sur des années, voire des décennies.
Les lésions initiales sont érythémateuses non infiltrées (patches) ; puis l’évolution se fait vers des lésions infiltrées, plus ou moins squameuses. Il s’y associe dans la majorité des cas un prurit, qui peut être intense.
La décision thérapeutique chez un patient atteint de MF doit intégrer deux paramètres essentiels : le caractère généralement indolent du MF (la thérapeutique ne doit donc pas être agressive) et le risque de rechute élevé. Ensuite, c’est le stade du MF qui guide le choix thérapeutique. Dans les stades débutants, les traitements locaux (corticothérapie, carmustine ou photothérapie) sont privilégiés. Dans les stades plus avancés, un traitement systémique est généralement proposé (interféron alpha, méthotrexate à faible dose ou bexarotène).
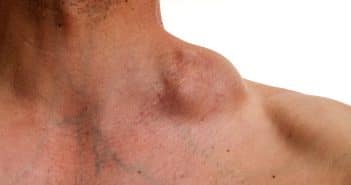
Lymphomes B cutanés
Les lymphomes B cutanés (LBC) représentent 25 % des lymphomes cutanés. Ils sont diagnostiqués et pris en charge dans la grande majorité des cas par les dermatologues. Ils comprennent principalement les lymphomes B de la zone marginale, les lymphomes B centrofolliculaires et les lymphomes B à grandes cellules “de type membre inférieur”. Les lymphomes B de la zone marginale et les lymphomes B centrofolliculaires représentent plus de 80 % des cas, et ont un excellent pronostic, avec des taux de survie à 5 ans > 90 % quel que soit leur degré d’extension cutanée.
Leur traitement repose surtout sur la radiothérapie, le rituximab en monothérapie, ou parfois une attitude d’abstention-surveillance vigilante avec prise en charge symptomatique. Les lymphomes B à grandes cellules “de type membre inférieur” surviennent chez des sujets beaucoup plus âgés et sont plus graves, notamment en cas de tumeurs multiples ou disséminées, avec classiquement des taux de survie proches de 50 % à 5 ans.
Les progrès en onco-hémato-gériatrie et la collaboration entre dermatologues et hématologues ont toutefois amélioré notablement leur pronostic depuis une dizaine d’années, grâce à l’utilisation appropriée de polychimiothérapies adaptées à l’âge combinées au rituximab, jusqu’à des âges très avancés.
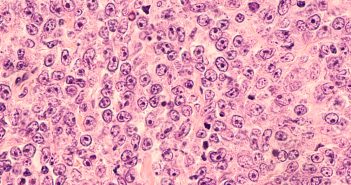
Les lymphoproliférations cutanées T CD30+
Les lymphoproliférations CD30 cutanées comprennent les papuloses lymphomatoïdes, le lym-phome cutané à grandes cellules anaplasiques CD30+, ainsi que des formes anatomocliniques intermédiaires entre ces deux entités.
Les lymphoproliférations CD30+ ont deux diagnostics différentiels principaux aux enjeux thérapeutique et pronostique majeurs : la localisation cutanée d’un lymphome anaplasique systémique CD30+ et le mycosis fongoïde transformé CD30+. La confrontation anatomoclinique et le bilan d’extension sont primordiaux pour éliminer ces diagnostics et choisir un traitement adéquat.
Le plus souvent, les lymphoproliférations CD30 cutanées ont un excellent pronostic avec une évolution indolente et une régression spontanée totale ou partielle. Le traitement doit être adapté à cette évolutivité et à cette “histoire naturelle”, allant de l’abstention thérapeutique jusqu’au méthotrexate en passant par la photothérapie, des chimiothérapies locales ou la radiothérapie. Le recours aux chimiothérapies systémiques ou à des thérapies ciblées est réservé aux lymphomes cutanés CD30+ en échec thérapeutique ou en évolution extracutanée, et doit être discuté en réunion de concertation disciplinaire.
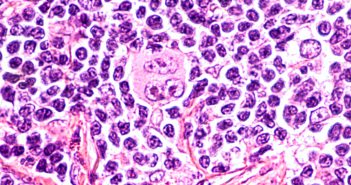
Editorial
Les lymphomes cutanés représentent un ensemble d’entités très diverses et…
Lasers “picoseconde” : évolution ou révolution
Le détatouage est entré dans son âge de maturité il…