Photographies sur smartphone : aide au diagnostic ? au suivi ? Risques médico-légaux
Les smartphones facilitent la réalisation et la transmission de photos. Les médecins, mais également les patients, ont intégré ce nouvel outil en dermatologie.
Ces photos sont une nouvelle source d’information pour le médecin.
Ce type d’outil génère également une augmentation des demandes d’avis. Il est important d’en connaître les avantages et les inconvénients afin de l’intégrer au mieux dans notre pratique professionnelle.

L’approche psychosomatique en dermatologie. Le point de vue d’une psychanalyste.
Les maladies cutanées altèrent la peau, un organe visible et touché, fondamental de la vie de relation. En outre, les liens entre la peau et les systèmes neuro-immunitaire et endocrinien sont extrêmement étroits. Ces caractéristiques favorisent particulièrement une approche psychosomatique des maladies cutanées.
Cette approche est réalisée par de nombreux praticiens et souhaitée par beaucoup de malades. Elle prête néanmoins le flanc à de nombreuses approximations, ambiguïtés et dérives. Le terme “d’approche psychosomatique” demande donc à être défini de façon précise et consensuelle. Une démarche rigoureuse, utile pour les malades et pour la communauté médicale, sera ainsi favorisée.
Onychologie pédiatrique
Les onychopathies de l’enfant sont le plus souvent des affections bénignes, suscitant l’inquiétude des parents. Beaucoup d’entre elles vont régresser avec l’âge, et ce d’autant qu’elles surviennent tôt dans la petite enfance.
Les indications chirurgicales sont rares, et devront être pesées avec soin compte tenu du risque cicatriciel important.
Toute dermatose périunguéale retentira assez rapidement sur la matrice sous-jacente et pourra contribuer à altérer la régularité de celle-ci.
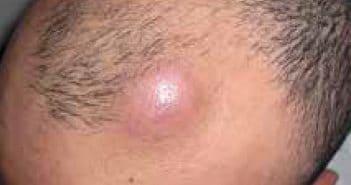
Manifestations cutanées de la maladie sclérosante à IgG4
Plus fréquentes en Asie, les maladies associées aux IgG4 font l’objet d’une attention particulière dans la littérature depuis une dizaine d’années. Décrit initialement dans le pancréas et les glandes salivaires sous la forme de pseudo-tumeurs inflammatoires, ce syndrome peut se manifester dans à peu près tous les organes, incluant la peau.
Le point commun des différentes atteintes est la présence d’un infiltrat plasmocytaire avec un ratio IgG4/IgG > 40 % et, dans les formes systémiques, une élévation des taux sériques d’IgG4.
Les atteintes cutanées se divisent en deux groupes : les infiltrats plasmocytaires pseudo-tumoraux d’une part, et les manifestations secondaires d’autre part.
Il convient de savoir évoquer le diagnostic, et ce d’autant plus que, s’il n’existe pas aujourd’hui de traitement spécifique, les malades répondent en général bien aux traitements immunosuppresseurs, en particulier la corticothérapie générale, le thalidomide ou éventuellement les anticorps monoclonaux anti-CD20.
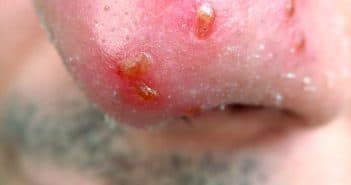
Quel traitement pour le rhinophyma ?
Affection de l’homme, le rhinophyma est une déformation nasale progressive caractérisée par un épaississement du derme, des orifices folliculaires béants et une augmentation du volume des glandes sébacées qui semblent enserrées par une fibrose.
Survenant de novo ou stade ultime de la rosacée, son traitement est chirurgical. Appelé décortication, il consiste à retirer de façon harmonieuse les tissus hypertrophiés et à laisser cicatriser par cicatrisation dirigée. Pour ce faire, les instruments les plus utilisés restent la lame froide et le laser CO2.
La radiofréquence donne des résultats très satisfaisants.

L’école buissonnière de la dermoscopie
La dermoscopie est bien plus qu’utile dans la pratique quotidienne de notre spécialité, même en dehors de la pathologie tumorale.
L’école buissonnière de la dermoscopie sort des sentiers battus de l’examen des nævi et tumeurs de la peau. Elle permet de mieux construire le diagnostic de plusieurs dermatoses variées, fréquentes, rares ou très rares. Cet article riche en iconographie s’efforce de l’illustrer.
Quoi de neuf dans la gestion du risque hémorragique ?
Les complications hémorragiques sont les plus fréquentes des complications en chirurgie dermatologique. Elles restent une source d’anxiété per- et postopératoire tant elles conditionnent le résultat final. Elles sont, en effet, associées à un risque de survenue d’une complication infectieuse, de désunion ou de nécrose.
Actuellement, de plus en plus de sujets opérés absorbent une médication antithrombotique. Ces molécules ne doivent pas être interrompues pour réaliser une intervention de chirurgie cutanée. Le risque hémorragique à les poursuivre est sans commune mesure avec le risque thrombotique, parfois dramatique, à les arrêter. En réalité, ces recommandations ne sont pas suffisamment intégrées et suivies en pratique quotidienne, et doivent donc être diffusées et relayées.
La prévention et la gestion du risque hémorragique passent par l’identification et la quantification du risque lors de la consultation préopératoire, le choix de la réparation avec le moindre décollement, une technique d’hémostase minutieuse, un pansement compressif, et un suivi adapté et personnalisé.
Quand arrêter une biothérapie au cours du psoriasis ?
Au cours des dix dernières années, les biothérapies sont devenues des molécules incontournables dans la prise en charge thérapeutique du psoriasis modéré à sévère. Les modalités de prescription de ces traitements sont maintenant bien connues des dermatologues. Nous avons à notre disposition les anti-TNF∝ (étanercept, adalimumab et infliximab), un anti-IL12/IL23 (ustékinumab) et prochainement un anti-IL17 (sécukinumab).
De nombreuses études d’efficacité et de tolérance à court, moyen et long termes sont désormais disponibles. Leur efficacité globale est satisfaisante, même s’il existe un risque d’échappement secondaire, et les données de tolérance sont plutôt rassurantes.
Néanmoins, au décours du traitement, plusieurs situations peuvent aboutir à une décision d’arrêt de la biothérapie : il peut s’agir d’un problème d’inefficacité, de tolérance ou d’événement intercurrent. Mais on peut aussi se poser la question de la poursuite de la biothérapie après obtention d’une rémission d’un blanchiment durable.
Mélasma : une nouvelle voie thérapeutique vasculaire ?
Le mélasma est sans doute la lésion pigmentaire pour laquelle…

La dermatologie au 11e Congrès Francophone d’Allergologie, Paris, 19-22 avril 2016
Nous avons sélectionné une dizaine de communications orales et affichées susceptibles d’intéresser les dermatologues et les internistes : le portrait robot de chacune des 7 toxidermies et leurs critères de gravité pour décider une hospitalisation ; les tests diagnostiques adaptés à chaque toxidermie ; la place des émollients pour la prévention primaire et secondaire de la dermatite atopique ; que faut-il entendre par Wet wrapping (littéralement “emballage humide”) ? ; la multiplicité des dermatoses chez les travailleurs de la forêt ; une mise au point sur les phytophotodermatoses (dermite des prés) ; le traitement actuel de l’urticaire chronique ; l’intérêt du méthotrexate par rapport à celui de la ciclosporine au cours du traitement des dermatites modérées à sévères non contrôlées par le traitement de première intention ; l’urticaire vibratoire, une urticaire physique rare mais aux modes de déclenchement curieux ; les accidents allergiques aux appâts de pêcheur ; les accidents allergiques à la chlorhexidine et aux produits qui en contiennent.