Radiofréquence : une tendance, un courant ?
La radiofréquence (RF) est une onde électromagnétique et non un…

Lymphœdème de la verge et maladie de Crohn
Un œdème génital chronique peut se développer chez l’adulte dans…
Quoi de neuf en dermato-infectiologie ?
>>> L’année 2015 a été marquée par l’épidémie d’Ebola qui a…

Barrière épidermique et besoin en eau : innovation pour une hydratation en continu
L’eau est un élément indispensable à la peau dans son rôle d’interface entre l’organisme et le milieu extérieur. Le Stratum corneum, par sa structure et ses composants, assure essentiellement cette fonction protectrice. Il maintient une barrière épidermique fonctionnelle, et il est également capable de s’adapter en cas de modifications de son environnement. Ce rôle dynamique ne peut s’opérer que si un bon taux d’hydratation est maintenu en permanence au niveau de l’épiderme.
Pour protéger la peau de la déshydratation, les efforts de recherche ont mis au point un soin dermocosmétique permettant une efficacité hydratante longue durée et continue.
Les allergènes vedettes
Les années récentes ont mis en évidence trois types d’allergènes majeurs. En premier lieu, la méthylisothiazolinone, conservateur ayant remplacé les parabènes, responsable d’une épidémie de réactions allergiques en Europe (5 à 10 % des sujets testés). Les aspects peuvent être trompeurs en raison de son omniprésence dans notre environnement.
Viennent ensuite les allergènes peut-être émergents que sont le coconut DEA et le propylène glycol, présents dans de nombreux topiques.
Et, enfin, des allergènes toujours d’actualité : le nickel, pour lequel il existe de nouveaux contacts (objets connectés), et les substances parfumantes pour lesquelles un second mélange, le fragrance mix, a permis d’affiner le diagnostic. L’utilisation croissante d’huiles essentielles n’a, pour le moment, pas multiplié le nombre de sensibilisations, mais une surveillance s’impose.
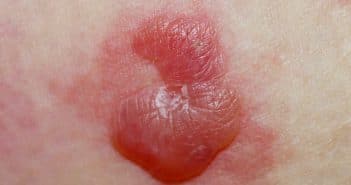
Pemphigoïde bulleuse : les nouvelles données
La pemphigoïde bulleuse fait partie d’un groupe de huit maladies auto-immunes sous-épidermiques avec dépôts d’anticorps à la jonction dermo-épidermique. Elle a fait récemment l’objet de nombreuses publications qui ont contribué à éclairer le contexte épidémiologique, les facteurs déclenchants, les comorbidités (notamment neurologiques), les facteurs pronostiques, les différents aspects cliniques, les méthodes diagnostiques et les stratégies thérapeutiques. Il en ressort le profil d’une maladie polymorphe, à la physiopathologie probablement plus complexe que prévu et au pronostic redoutable pour de multiples raisons.
Si l’immunofluorescence directe reste l’examen diagnostique le plus pertinent, la recherche des auto-anticorps anti-BPAg2 est également intéressante, en particulier pour le monitoring immunologique de la maladie et donc de son traitement dont la durée n’est actuellement pas codifiée.
Les stratégies thérapeutiques doivent prendre en compte la fragilité de ces patients âgés et les traitements locaux ont démontré leur efficacité même s’ils posent des problèmes pratiques. La recherche de traitements “ciblés” innovants et bien tolérés est un enjeu majeur.
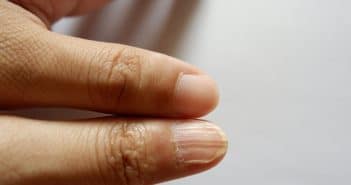
Carences nutritionnelles : actualités
Les carences alimentaires restent un sujet d’actualité dans les pays industrialisés. Les signes cliniques cutanés sont le plus souvent au premier plan. Ils doivent être recherchés dans un contexte favorisant classique : cancers, troubles digestifs, régimes déséquilibrés, alcoolisme…
Ils peuvent aussi se rencontrer dans des circonstances moins évidentes, comme chez des patients obèses ou au cours de maladies chroniques (hémodialyse, sclérodermie systémique), ou encore après une chirurgie de l’obésité.
Les aspects cliniques peuvent alors rendre le diagnostic plus difficile : ulcères cutanés, troubles de la cicatrisation, surinfection de plaies, syndrome hémorragique cutané et viscéral, syndrome œdémateux, voire anasarque…
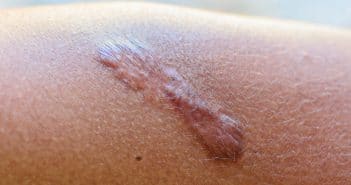
Quoi de neuf en accompagnement cicatriciel ?
Les recommandations internationales de bonne pratique rappellent que l’accompagnement cicatriciel se doit d’être systématique et personnalisé.
La prévention des dystrophies cicatricielles repose en première ligne sur le respect des fondamentaux techniques, l’utilisation de feuille et de gel de silicone. Les injections intralésionnelles de corticoïdes restent le traitement de référence et confirment leur efficacité chez l’enfant.
Les progrès visent à mettre au repos le myofibroblaste par l’utilisation de la toxine botulique A. Une nouvelle piste thérapeutique consiste en l’utilisation répétée d’une solution de phénol à 40 %.
Concernant les chéloïdes auriculaires, un algorithme se dessine : il repose sur une chéloïdectomie conservant un rabat cutané, la mise en place de feuille de silicone, un suivi avec injection intralésionnelle de corticoïde à la demande et le port d’une pressothérapie sur mesure.
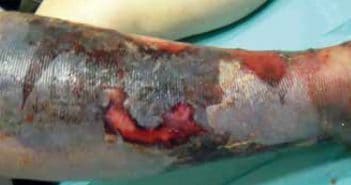
Fasciite nécrosante : comment la prendre en charge ?
Les dermohypodermites bactériennes nécrosantes-fasciites nécrosantes (DHBN-FN) sont des infections cutanées rapidement progressives, rares et graves, avec une morbi-mortalité élevée. Il s’agit d’une urgence médico-chirurgicale. La principale difficulté réside dans l’établissement d’un diagnostic précoce pour permettre la prise en charge chirurgicale dont la précocité est un facteur pronostique majeur des DHBN-FN.
Une parfaite connaissance des signes cliniques et une prise en charge multidisciplinaire, par une équipe spécialisée, pourraient permettre de diminuer la morbi-mortalité de la maladie.

Rôle du dermatologue dans la prise en charge d’une patiente souffrant d’un délire parasitaire
Nous rapportons le cas d’une femme atteinte d’un délire parasitaire. Les dermatologues sont en première ligne face à ces patients qui présentent une pathologie psychiatrique. Notre propos est de les aider dans cette approche si particulière d’un patient atteint d’un trouble délirant de type somatique.
Il s’agit d’un délire monothématique d’infestation par des parasites, survenant le plus souvent chez une femme âgée, isolée, après une rupture dans l’existence. L’adhésion au délire est forte et a des répercussions sur la vie quotidienne. La principale difficulté du traitement est d’amener le patient, qui n’a pas conscience du caractère morbide de sa plainte, à prendre un traitement antipsychotique. Cela nécessite une relation de confiance fondée sur l’écoute empathique de sa plainte et de sa souffrance.