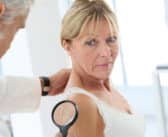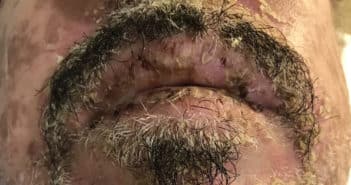
Le Lyell en 2022
La nécrolyse épidermique (NE), qui inclut les syndromes de Stevens-Johnson et de Lyell (ou nécrolyse épidermique toxique), est la toxidermie la plus grave. Il s’agit d’un spectre nosologique selon le pourcentage de la surface décollée-décollable. La maladie est induite par des médicaments dans 85 % des cas, parfois avec une prédisposition génétique (Asie notamment). Dans 15 % des cas, la NE peut être idiopathique, survenir en contexte auto-immun (lupus-Lyell) ou être induite par des facteurs infectieux, notamment chez l’enfant (Mycoplasma pneumoniae).
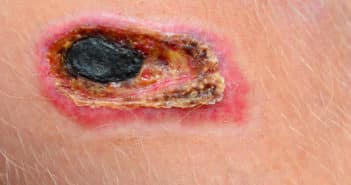
Dermohypodermites graves et infections nécrosantes des tissus mous
Les infections de la peau et des tissus mous sont deux fois plus fréquentes que les infections des voies urinaires et dix fois plus fréquentes que les pneumonies. Pourtant, les formes graves sont rares, ne représentant que 2 % des infections amenant les patients en réanimation. Parmi ces formes graves, 60 % sont des infections nécrosantes, distinctes des autres du fait d’une indispensable prise en charge chirurgicale urgente. Les 40 % d’infections graves non nécrosantes le sont essentiellement par leur localisation engageant le pronostic fonctionnel (notamment en cas d’atteinte cervico-faciale) ou par leur retentissement systémique sur des terrains fragiles. On comprend donc aisément la grande difficulté diagnostique à laquelle sera confronté tout praticien, notamment dermatologue : il devra déceler parmi les très nombreuses infections cutanées peu graves les quelques formes susceptibles de mettre en jeu la vie du patient faute de prise en charge adaptée.
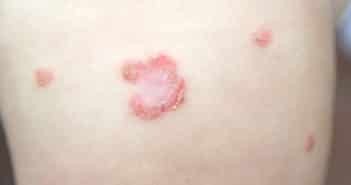
Manifestations dermatologiques au cours des bactériémies
Une bactériémie se définit par la présence de bactéries dans le sang. Le diagnostic d’une bactériémie est communément réalisé par la culture du sang, autrement dit les hémocultures. Ces hémocultures permettent d’isoler les bactéries dites pyogènes, c’est-à-dire par ordre de fréquence les staphylocoques dorés, les entérobactéries, les pneumocoques, etc.

Conseils aux voyageurs en 2022, à la reprise du tourisme dans un monde post-pandémique
Les voyages internationaux sont en augmentation en 2022, sans retrouver les niveaux de la période précédant la pandémie de Covid-19. Cette pathologie a déstabilisé les systèmes sanitaires, permettant une recrudescence des cas de paludisme et de fièvre jaune en Afrique subsaharienne.
La consultation pré-voyage devra s’attacher à véhiculer les messages de prévention antivectorielle et à mettre à jour les calendriers vaccinaux, y compris lors des voyages en Europe. Une attention particulière devra être portée aux maladies à transmission sexuelle, notamment le VIH en proposant la PrEP si nécessaire et, plus récemment, le virus Monkeypox circulant de manière inédite dans la communauté homosexuelle.
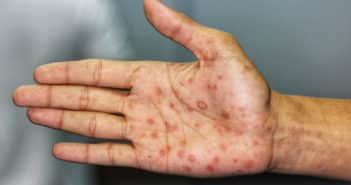
Actualités en infections sexuellement transmissibles
Les infections sexuellement transmissibles (IST) concernent plusieurs millions de personnes et doivent être recherchées chez les patients revenant de voyage. Parmi les IST les plus fréquentes, on note la syphilis, les infections à Neisseria gonorrhoeae, Chlamydia trachomatis, Trichomonas vaginalis ou encore l’HPV. Le bilan de dépistage doit être adapté au patient et à ses pratiques sexuelles notamment. Ces infections sont souvent asymptomatiques, mais avec des conséquences parfois importantes en l’absence de traitement.

Ulcère de Buruli, leishmanioses cutanées du Nouveau Monde et mycoses rares d’Amazonie
L’Amazonie est une région du monde qui se caractérise par son climat équatorial, chaud et humide. En plus des maladies ubiquitaires, on observe la présence de risques infectieux spécifiques, notamment dermatologiques ou associés à des manifestations cutanées. On retient en particulier les infections par les arboviroses, les infections par des mycobactéries atypiques comme la lèpre ou l’ulcère de Buruli, les infections parasitaires comme la leishmaniose du Nouveau Monde et les infections mycologiques rares comme la paracoccidioïdomycose, la lobomycose, la chromomycose et l’histoplasmose.

Actualités dermatologiques des arboviroses
Les arboviroses correspondent à un groupe d’infections virales transmises par des arthropodes dont les manifestations cliniques sont variées : patient asymptomatique, syndrome polyalgique fébrile, fièvre hémorragique ou encore méningoencéphalite. L’éruption cutanée et le prurit sont fréquents, bien que non spécifiques.
Les principales arboviroses sont la dengue, le chikungunya et le virus Zika. Le changement climatique modifie l’étendue de ces pathologies sur des territoires où elles étaient jusqu’alors inhabituelles, comme en France métropolitaine.

Comment prendre en charge un lymphome B cutané ?
Il y a longtemps, les lymphomes B cutanés (LBC) étaient considérés invariablement secondaires, suite à une dissémination de lymphomes B ganglionnaires au niveau de la peau. Aujourd’hui, les LBC, dont le site primitif est la peau, sont bien reconnus. Ce sont des cancers rares de la peau, représentant 20 % de tous les lymphomes cutanés. Selon la dernière classification de l’OMS-EORTC de 2018, il existe principalement trois groupes dont deux sont indolents :
– lymphomes B centro-folliculaires (LBC CF) ;
– lymphomes B de la zone marginale (LBC ZM) ;
– lymphomes B diffus à grandes cellules, de type membre inférieur (LBC DGC-MI), un groupe d’évolution plus agressive.
Le diagnostic est clinico-histologique, et toujours complété par un bilan d’extension par imagerie et biologie standard. Il est important de les distinguer des lymphomes systémiques avec atteinte cutanée secondaire puisque le pronostic et le traitement sont différents. Le traitement est surtout local pour les LBC indolents (chirurgie et radiothérapie locale) et systémique pour les LBC agressifs (protocole R-CHOP).
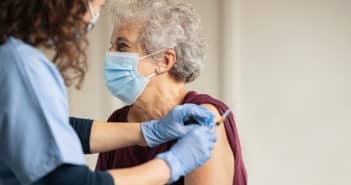
Réactions cutanées au vaccin anti-Covid
Les vaccins anti-Covid ont été mondialement distribués et en France, en octobre 2022, plus de 53 millions de Français étaient entièrement vaccinés. Une attention spéciale a été portée sur leurs effets secondaires.
Des réactions cutanées diverses au site d’injection, nommées Covid-arm, ont ainsi rapidement été décrites. Des réactions cutanées surtout retardées connues avec les vaccins telles que l’urticaire, les exanthèmes maculopapuleux mais aussi des réactions non connues, comme des syndromes Sweet-like et des placards inflammatoires multiples, ont été rapportées. Des exacerbations des dermatoses chroniques ont été notées dans les suites de la vaccination. Les pseudo-engelures rapportées suite à l’infection par le virus Covid-19 ont peu été décrites avec le vaccin anti-Covid.
Alors que les mécanismes inducteurs de ces réactions cutanées post-vaccinales ne sont pas connus, la tolérance des doses de vaccin suivantes est bonne et la contre-indication au vaccin anti-Covid reste rare.

Dermatologie tropicale en France métropolitaine
La démarche diagnostique face à des manifestations cutanéomuqueuses survenant chez un malade vivant en France métropolitaine, de retour et/ou originaire d’un pays tropical est complexe, d’une part car elles peuvent révéler une infection exotique potentiellement épidémique comme en témoigne l’actualité de la “variole du singe”, d’autre part car les modes d’expression sont variés, et enfin car les étiologies sont nombreuses.
Il s’agit soit de pathologies contractées au cours d’un séjour touristique ou professionnel, soit de maladies que le migrant développait déjà dans son lieu d’origine mais dont la découverte s’est faite en France. Il s’agit alors souvent de malades à peau génétiquement pigmentée (peau dite noire), la plupart sont français venus des départements et territoires d’outre-mer. En France, les migrants ou leurs descendants sont issus principalement du continent africain.