Conseils aux voyageurs en 2022, à la reprise du tourisme dans un monde post-pandémique
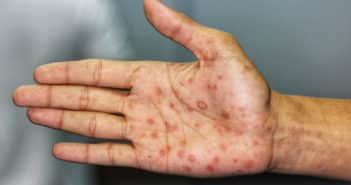
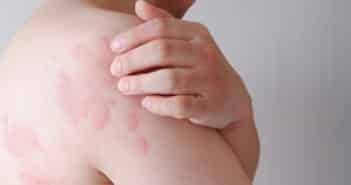
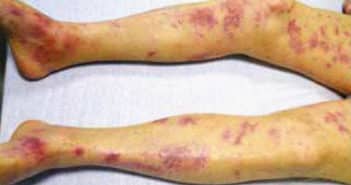
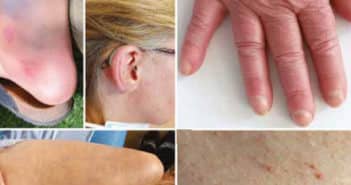
Les voyages internationaux sont en augmentation en 2022, sans retrouver les niveaux de la période précédant la pandémie de Covid-19. Cette pathologie a déstabilisé les systèmes sanitaires, permettant une recrudescence des cas de paludisme et de fièvre jaune en Afrique subsaharienne.
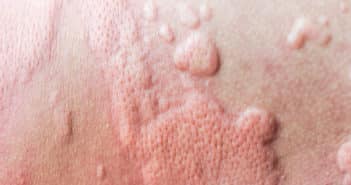
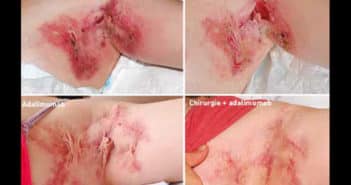
La consultation pré-voyage devra s’attacher à véhiculer les messages de prévention antivectorielle et à mettre à jour les calendriers vaccinaux, y compris lors des voyages en Europe. Une attention particulière devra être portée aux maladies à transmission sexuelle, notamment le VIH en proposant la PrEP si nécessaire et, plus récemment, le virus Monkeypox circulant de manière inédite dans la communauté homosexuelle.