Découverte par Metchnikoff en 1884, l’immunité innée fait partie, avec l’immunité adaptative, des deux grands systèmes de protection immunitaire contre les agressions externes (infectieuses essentiellement) et internes (notamment les cellules mortes ou en voie de mort cellulaire, tumeurs). Contrairement à l’immunité adaptative, elle est présente chez tous les végétaux et animaux multicellulaires quelle que soit leur complexité et est apparue plus anciennement au cours de l’évolution des organismes vivants où elle fait figure d’immunité “primitive” mais certainement pas inefficace pour autant.
En effet, son intervention en cas d’agression est rapide voire très rapide, véritable “première ligne” de défense qui donne le temps nécessaire à l’immunité adaptative, effectivement plus complexe à mettre en œuvre car plus spécifique et donc plus efficace, de prendre le relai. L’immunité innée est moins ou non spécifique de l’agresseur et ne génère pas de protection à long terme appelée “mémoire” immunitaire et portée par des lymphocytes spécialisés. Elle ne nécessite aucune recombinaison de l’ADN des cellules impliquées (ce qui explique l’absence de protection à long terme) mais l’intervention de récepteurs déjà “prêts à l’emploi” de ces cellules, ce qui explique sa rapidité d’action.
En réalité, l’immunité innée est d’abord constituée d’une série de barrières aux interfaces organisme/milieu extérieur, barrières qui limitent l’exposition aux agents agresseurs extérieurs : barrières physiques (couche cornée, jonctions “serrées” de certains épithéliums), biologique (microbiome physiologique) et chimique (peptides antimicrobiens).
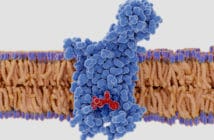
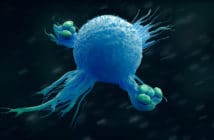
Un certain nombre de cellules de nature assez différente interviennent dans cette réponse rapide et non spécifique : macrophages, cellules dendritiques telles les cellules de Langerhans, cellules Natural Killer (NK), polynucléaires neutrophiles, basophiles et éosinophiles, mastocytes ainsi que certaines cellules endothéliales et épithéliales (notamment kératinocytes et sébocytes). Ces cellules possèdent à leur surface, mais également dans leur cytosol, des “récepteurs de reconnaissance de motifs moléculaires” qui reconnaissent en fait des fragments de molécules issues des agents agresseurs ou considérés comme tels.
Ces récepteurs peuvent notamment reconnaître des fragments particuliers de certaines molécules appelées “motifs moléculaires associés aux pathogènes” car surtout exprimés par les organismes microbiens externes (bactéries, virus, champignons microscopiques et parasites). Ces récepteurs sont situés sur la membrane plasmique et les membranes intracellulaires et font globalement partie des Toll-like receptors ou TLR, classés en fonction de la catégorie d’agent pathogène reconnu (par exemple TLR8 et 9 pour les ARN simple[...]
Connectez-vous pour consulter l'article dans son intégralité.
Vous êtes abonné(e)
IDENTIFIEZ-VOUS
Pas encore abonné(e)
INSCRIVEZ-VOUS
Inscrivez-vous gratuitement et profitez de tous les sites du groupe Performances Médicales
S'inscrire