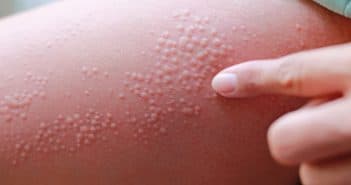
Urticaire chronique, comment éviter l’escalade thérapeutique ?
La majorité des cas d’urticaire chronique ne pose pas de problème thérapeutique, la prise continue d’antihistaminiques de 2e génération permettant une nette amélioration de la symptomatologie. En cas d’échec, le Consensus européen de 2009, récemment révisé en 2012 mais n’ayant pas encore fait l’objet d’une publication, conduit assez vite à une escalade thérapeutique.
Avant de s’engager sur cette voie, il est important de s’assurer qu’il n’y a pas d’erreur de diagnostic. L’identification de facteurs aggravants tels que prise d’anti-inflammatoires non stéroïdiens ou le recours répété aux corticoïdes oraux permet aussi d’améliorer la maladie. Enfin, comme pour toute maladie chronique, l’éducation thérapeutique permet d’améliorer l’adhésion thérapeutique.
Traitements combinés utilisant des lasers : une nouvelle tendance ?
Les récentes données de bibliographies font état de plusieurs articles…

Douleur et PDT
La douleur est un effet secondaire fréquent lors de la phase d’illumination. L’intensité de cette douleur est corrélée à la surface lésionnelle à traiter et à la topographie.
Dans la majorité des cas, des moyens simples (brumisateur eau, air froid, interruption temporaire de l’illumination) permettent de prendre en charge cette douleur.
Lors du traitement des kératoses actiniques du vertex très étendues (champ de cancérisation), le recours à des anesthésies locorégionales du scalp est utile. La pratique de ces anesthésies nécessite une connaissance de l’anatomie nerveuse de l’extrémité céphalique.

Indications non carcinologiques de la PDT en dermatologie
La PDT a été étudiée ces dernières années dans de nombreuses indications non carcinologiques dites “émergentes” avec des résultats de niveaux de preuves variés dans la littérature dermatologique internationale, essentiellement pour l’acné active sévère et/ou résistante et pour la photoréjuvénation. Mais de nombreuses autres indications se développent : verrues virales palmoplantaires ou péri-unguéales ou génitales résistantes, leishmanioses cutanées, cicatrices hypertrophiques et maladies fibrosantes (morphées, lichen scléreux…).
Dans ces indications, les protocoles de PDT dite “conventionnelle” (c-PDT) restent les plus utilisés.
Actuellement, deux avancées pratiques majeures pour optimiser et personnaliser les procédures de PDT sont à prendre en considération quelle que soit l’indication : utilisation de la lumière du jour et pro-pénétration cutanée assistée du MAL par laser ou microneedling.
Ces deux techniques sont d’ailleurs parfois combinées et déjà utilisées dans de nombreux pays, y compris pour des indications non carcinologiques, comme l’utilisation de la lumière du jour pour traiter les leishmanioses cutanées en Israël.
Actualités sur la PDT : indications en cancérologie cutanée
La photothérapie dynamique topique est la destruction de lésions cutanées par illumination en lumière visible à l’aide d’une lampe suite à l’application préalable d’une substance photosensibilisante (l’acide delta-aminolévulinique ou le méthyl-aminolévulinate). Cette technique est utilisée en cancérologie cutanée.
En France, le méthyl-aminolévulinate a obtenu l’autorisation de mise sur le marché (AMM) pour le traitement par PDT des kératoses actiniques, des carcinomes basocellulaires superficiels et de la maladie de Bowen cutanée. Les indications de la PDT peuvent s’étendre à d’autres tumeurs comme la maladie de Paget extramammaire et le lymphome T cutané.

Dispositifs lumineux utilisés pour la PDT topique en dermatologie
La thérapie photodynamique (PDT) topique en dermatologie peut être réalisée au moyen de nombreuses sources de lumière. En effet, le spectre d’absorption de la protoporphyrine IX s’étend du bleu au rouge. Ainsi, il est possible d’utiliser des tubes fluorescents émettant dans le bleu (10 mW/cm2) ou des lampes halogènes équipées de filtres appropriés permettant de délivrer une lumière comprise entre 580 et 740 nm avec des irradiances de 20 mW/cm2 à 200 mW/cm2.
Les diodes électroluminescentes (LED en anglais) offrent de très bonnes luminosités, tout particulièrement dans le rouge. Ces composants de quelques millimètres de diamètres peuvent être facilement placés côte à côte afin de réaliser un illuminateur de grande dimension. Les irradiances délivrées peuvent atteindre 50 à 100 mW/cm2. L’apparition des OLEDS permet de concevoir des dispositifs portatifs, mais avec des irradiances plus faibles (< 10 mW/cm2). La lumière solaire est aussi proposée bien que l’irradiance soit extrêmement variable en fonction de la latitude, la période de l’année, l’heure et la couverture nuageuse. Enfin, l’apparition récente des textiles lumineux pourrait représenter une alternative performante.

Editorial : Actualités en photothérapie dynamique topique
La photothérapie dynamique est utilisée depuis la plus haute Antiquité…
Mastocytoses chez l’adulte : comment les prendre en charge ?
La prise en charge des mastocytoses chez l’adulte est assez complexe et nécessite souvent un avis auprès d’un centre de compétence ou de référence de mastocytoses.
Les moyens thérapeutiques à notre disposition pour la prise en charge des patients adultes atteints de mastocytose, peuvent être divisés en :
– mesures d’hygiène de vie, évitant l’association des facteurs stimulant l’activation mastocytaire ;
– traitement symptomatique, permettant de contrôler les symptômes d’activation mastocytaire qu’ils soient cutanés ou systémiques ;
– traitement spécifique, cytoréducteurs, permettant de réduire la taille de la masse mastocytaire lorsque nécessaire.

Télédermatologie : des concepts aux applications
La télédermatologie s’inscrit dans un contexte réglementaire lié à la loi HPST et une des principales applications de la télémédecine en raison de l’importance de l’image dans la discipline. Cette stratégie très prometteuse liée au développement fulgurant des techniques d’information et de communication appliquées à la santé se heurte toutefois à un certain nombre d’obstacles techniques, médico-légaux, réglementaires, médico-économiques et conceptuels.
La preuve de la pertinence du concept n’est pas encore définitivement apportée sur le plan strictement médical, surtout en ce qui concerne la technique “store-and-forward” et encore moins sur le plan économique. Toutefois, un certain nombre d’études ont déjà été réalisées, notamment sur la pertinence et l’efficacité médicales en dermatologie (concordance avec consultations face-à-face, réduction des délais, économies de consultations, suivi à distance des affections chroniques, satisfaction des acteurs, etc.) avec des résultats incomplets et variables mais globalement encourageants.
Au-delà des défis techniques, l’analyse plus fine de sa performance médicale et médico-économique, la définition des stratégies d’emploi et la mise en place d’une valorisation satisfaisante devront être plus visibles avant de l’utiliser à plus grande échelle.

Peut-on effacer des cicatrices de scarification ?
Les scarifications auto-infligées sont un motif fréquent de consultation pour…