Patients “corticophobes” : quelles réponses rationnelles peuvent donner les dermatologues ?
Expliquer ne suffit pas : il faut pouvoir déconstruire des schémas anciens pour pouvoir en accepter de nouveaux. Il faut s’aimer un peu pour avoir envie de se faire du bien. L’alliance thérapeutique est une rencontre entre l’émotionnel et le rationnel. La corticophobie est l’un des obstacles à cette rencontre. La meilleure réponse est l’attitude éducationnelle, à promouvoir en consultation individuelle et à ne pas réserver uniquement aux programmes hospitaliers.
Actualités sur la maladie de Still de l’adulte
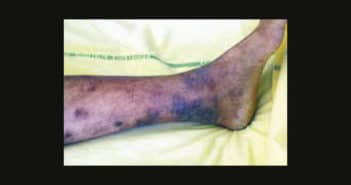
La maladie de Still de l’adulte (MSA), décrite initialement par Bywaters en 1971, est une pathologie systémique inflammatoire rare atteignant l’adulte jeune avec une prédominance féminine. Bien que son origine soit encore mal connue, sa physiopathologie implique une réaction du système immunitaire inné avec un rôle central des cytokines pro-inflammatoires IL1β, IL6 et IL18.
La présentation clinique classique associe des pics fébriles vespéraux, des polyarthralgies et une éruption maculopapuleuse saumonée fugace concomitante de la fièvre. Des présentations cutanées atypiques et fixes sont également possibles, associées à un moins bon pronostic.
Le traitement est basé de façon empirique sur une corticothérapie et le méthotrexate. Plus récemment, les biothérapies telles que les anti-IL1β et les anti-IL6 ont montré leur efficacité dans des études contrôlées.

Actualités dans les dermatoses tropicales
Parmi les 17 maladies dites tropicales négligées considérées par l’OMS, 9 d’entre elles ont une présentation cutanée prédominante. Malgré un effort et des avancées considérables, ces maladies restent des fléaux mondiaux.
Depuis des décennies, seuls deux moyens thérapeutiques peuvent être considérés comme des avancées thérapeutiques significatives pour la leishmaniose cutanée : la miltéfosine et la thermothérapie. Les dernières recommandations de l’OMS publiées en 2018 uniformisent le traitement de la lèpre. Le Programme mondial de l’OMS vient d’être révisé dans le but d’éliminer la filariose lymphatique en tant que problème de santé publique dans 80 % des pays et d’éradiquer la dracunculose et le pian en 2030.
Enfin, la moxidectine et le fosravuconazole constituent de nouveaux espoirs thérapeutiques respectivement pour la gale et les mycétomes fongiques.
Dermatite atopique et œil
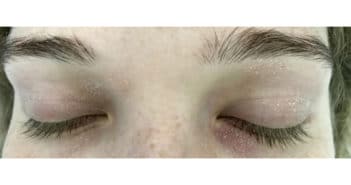
L’arrivée de nouvelles thérapies dans la prise en charge de la dermatite atopique a entraîné une prise de conscience de la maladie dermatologique sur la surface oculaire chez de nombreux dermatologues.
Cette affection est effectivement responsable d’atteinte oculaire sévère avant même l’implication des thérapeutiques nécessaires à sa prise en charge. Cette situation de lien entre peau et œil se retrouve dans de nombreuses maladies dermatologiques. Dans le cas de la dermatite atopique, maladie et traitement vont être sources d’atteintes oculaires variées que nous allons aborder.
La maladie de Behçet
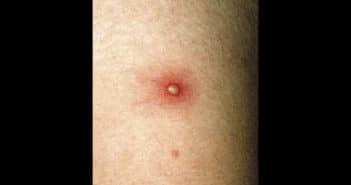
La maladie de Behçet (MB) est une vascularite systémique des sujets jeunes touchant les artères et des veines de calibre variable. Les ulcérations muqueuses sont les principales manifestations de la MB et les atteintes cutanées sont très fréquentes. De nombreuses autres manifestations oculaires, neurologiques, vasculaires, articulaires et digestives peuvent survenir. La fréquence de l’antigène HLA-B51 varie de 40 à 60 % chez les sujets atteints, fréquence 2 à 3 fois supérieure à celle observée chez les individus témoins.
La MB peut être associée à une mortalité accrue en cas d’atteinte artérielle et une morbidité importante liée aux séquelles potentielles des atteintes oculaires et/ou neurologiques. Le traitement de première intention des formes cutanéo-articulaires repose sur la colchicine. L’aprémilast est une alternative intéressante dans les ulcérations buccales réfractaires et a une autorisation de mise sur le marché dans cette indication.
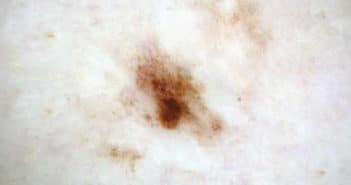
Fiche de dermoscopie n° 19
Il s’agit d’un homme de 28 ans, de phototype IIIb avec une aptitude moyenne au bronzage. Il n’a jamais vécu outre-mer, n’a jamais fait d’UV artificiels, son activité professionnelle est à 100 % intérieure et ses loisirs ensoleillés sont modérés. Il n’a pas d’antécédent personnel cancérologique mais on retrouve un antécédent de mélanome cutané chez un oncle maternel.

Les lésions précancéreuses et cancéreuses de la sphère génitale de l’homme
Le rôle du dermatologue dans la prévention et le diagnostic du carcinome épidermoïde (CE) du pénis est capital. Il intervient dans la prise en charge de dermatoses reconnues comme facteurs de risque de CE du pénis telles que le lichen scléreux, dans le diagnostic et le traitement des lésions précancéreuses du pénis (néoplasie intra-épithéliale [NIE] HPV-induite [maladie de Bowen et papulose bowénoïde], NIE différenciée et hyperplasie épithéliale verruqueuse) et, enfin, dans le diagnostic du CE invasif du pénis dont le traitement sera essentiellement assuré par l’urologue.
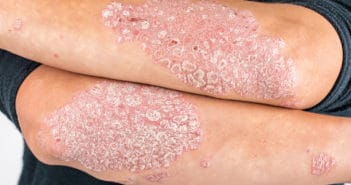
Évaluation du programme d’éducation thérapeutique de l’hôpital Saint-Joseph chez les patients atteints de psoriasis
Le psoriasis est une maladie chronique pouvant impacter négativement la qualité de vie des patients. La prévalence des comorbidités et la complexification récente de la stratégie thérapeutique impliquent une participation active du patient dans sa prise en charge, ainsi qu’un suivi multidisciplinaire. L’éducation thérapeutique du patient (ETP) peut apporter une réponse à ces nécessités.
L’hôpital Saint-Joseph de Marseille propose un programme d’ETP pour les patients atteints de psoriasis modéré à sévère. Nous avons mené une enquête afin d’évaluer ce programme. Celle-ci nous a encouragé à le poursuivre et nous a permis de proposer des pistes dans son amélioration, par exemple à travers la création d’un format digital offrant une meilleure accessibilité et répondant aux contraintes actuelles liées à la pandémie COVID-19.
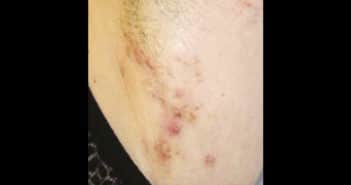
Verneuil et antibiothérapie : y a-t-il du nouveau ?
La maladie de Verneuil ou hidradénite suppurée (HS) n’est pas une maladie à proprement parler infectieuse mais la prolifération bactérienne joue un rôle certain dans l’entretien des lésions inflammatoires et la prescription d’un traitement antibiotique est souvent proposée en première intention.
Aucune étude concernant l’évaluation de l’efficacité des traitements antibiotiques au cours de l’HS n’est de fort niveau de preuve. Les antibiotiques systémiques restent largement utilisés dans l’HS en cas de poussée aiguë, de prophylaxie secondaire ou en périopératoire.
Le traitement antibiotique en prophylaxie secondaire est fonction de la sévérité de la maladie selon le stade de Hurley et du nombre de poussées annuelles.
Le traitement des formes sévères d’HS (Hurley III) repose d’emblée sur une stratégie multidisciplinaire médico-chirurgicale, les traitements antibiotiques n’ayant qu’un effet suspensif.
Vaccins anti-SARS-CoV-2 et immunosuppresseurs dans les dermatoses inflammatoires chroniques
Les thérapeutiques immunosuppressives utilisées en dermatologie peuvent diminuer l’efficacité vaccinale. Des données concernant la vaccination anti-SARS-CoV-2 chez les patients sous immunosuppresseurs commencent à émerger et des recommandations de bonne utilisation à s’établir. Cet article a pour objectif de dresser l’état des lieux à ce sujet.