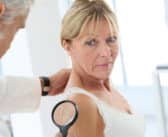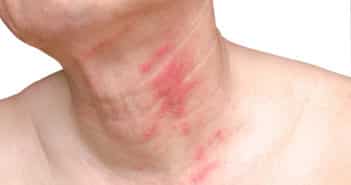
Inflammation de type 2 en dermatologie
Il existe différents mécanismes et voies de l’inflammation impliquant les cellules de l’immunité telles que les lymphocytes, mais également d’autres types cellulaires : les éosinophiles et les mastocytes. Ces cellules produisent diverses cytokines responsables de symptômes tels le prurit ou l’apparition de phénomènes inflammatoires.
La compréhension de ces mécanismes de l’inflammation est importante et permet de relier un symptôme à différents acteurs cellulaires et cytokiniques, notamment le prurit et l’interleukine 31. Elle a également permis le développement de traitements ciblés et la prise en charge de plusieurs pathologies jusqu’ici interprétées comme très différentes : l’eczéma atopique, l’urticaire et la pemphigoïde bulleuse.
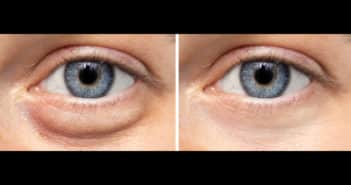
Œdèmes palpébraux : dermatites de contact ou autres étiologies ? – Deuxième partie
En dehors du “cadre” des dermatites de contact, plusieurs autres étiologies doivent être évoquées et envisagées face un œdème palpébral. L’absence de composante erythémato-squameuse doit systématiquement faire suspecter l’existence d’une maladie systémique. Le dermatologue doit rechercher dans un premier temps tous les signes associés (locaux ou systémiques) à l’œdème palpébral.
Les principales affections à mettre en évidence sont les dermatoses auto-immunes (lupus érythémateux systémique, dermatomyosite et dysthyroïdies en particulier), la sarcoïdose, certaines affections rénales, hépatiques ou cardiaques.
Les étiologies médicamenteuses sont classiques (antagonistes calciques et psychotropes en particulier). Le masque de la CPAP (continuous positive airway pressure) dans le cas des apnées du sommeil peut également être responsable.
Plus rarement, les angiœdèmes (héréditaires ou acquis) peuvent se cantonner aux paupières.
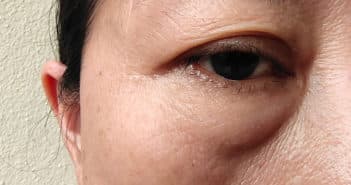
Œdèmes palpébraux : dermatites de contact ou autres étiologies ? – Première partie
Les paupières sont aisément le siège d’œdème en raison de leur finesse, de la laxité de la peau, de l’absence d’hypoderme et de la disposition anatomique qui ne permet pas la dispersion des fluides. L’œdème est dû à l’accumulation de liquide dans l’espace interstitiel du derme des régions orbitaires et/ou palpébrales. Il résulte soit d’une diminution du drainage interstitiel, soit d’une augmentation du flux liquidien des vaisseaux vers l’interstitium.
Les dermatites de contact (au sens large du terme) représentent la grande majorité des affections œdémateuses des paupières.
La plupart du temps, il existe une composante érythémato-squameuse associée qui pourra guider le praticien afin de poser un diagnostic précis. Une anamnèse rigoureuse est indispensable et la recherche d’antécédents atopiques tant personnels que familiaux reste prépondérante.
Cependant, dans tous les cas, une dermatite allergique de contact doit systématiquement être suspectée, recherchée et la plupart du temps investiguée (tests épicutanés) [1-3].

Éditorial – Et si la médecine interne “appartenait” à la dermatologie ?
Boutade, mythe ou réalité ? C’est selon… À moins que dermatologie et médecine interne ne fassent qu’une ? Dans le cadre de notre pratique quotidienne, il n’est pas exceptionnel que les symptômes cutanés que nous observons ne soient en fait que la “partie immergée de l’iceberg” et qu’ils permettent de découvrir l’existence d’une pathologie internistique sous-jacente. N’est-il pas classique de dire que la peau reflète la santé du corps (voire de l’âme) ?
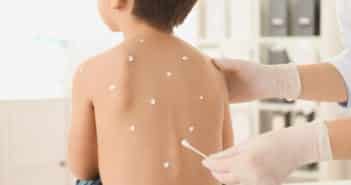
Questions flash – Dermatologie pédiatrique
Les lentigines se caractérisent cliniquement par des macules hyperpigmentées homogènes, de forme ronde ou ovalaire, et de petite taille (1 à 4 mm). Histologiquement, elles correspondent à une accumulation de mélanine dans la couche basale associée à une hypermélanocytose épidermique sans groupement en thèques et un allongement des crêtes épidermiques. Le principal diagnostic différentiel clinique se pose avec les éphélides (“taches de rousseur”), de couleur plus claire, siégeant avec prédilection sur les zones photoexposées (visage, dos des mains, décolleté, partie haute du dos), accentuées lors des expositions solaires et prédominant chez les sujets roux ou blonds à phototype clair (fig. 1).
Dermatologie pédiatrique et SARS-CoV-2
Le SARS-CoV-2 a émergé en 2019. L’exposition de la population mondiale non immune à ce virus a bouleversé nos sociétés et nos systèmes de soins. Les manifestations d’une infection varient d’un individu à l’autre, d’asymptomatique à très sévère. Dans la population pédiatrique, l’infection est asymptomatique ou pauci-symptomatique chez 70 à 80 % des enfants [1].
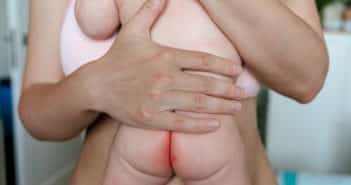
Sommes-nous en train de perdre la magie de la clinique en dermatologie ? L’exemple des érythèmes fessiers de l’enfant : un coup d’œil suffit-il ?
Les dermatites du siège représentent un problème relativement fréquent de la pathologie dermatologique du nouveau-né, du nourrisson, voire du jeune enfant. Dans la grande majorité des cas, elles apparaissent au niveau de la zone de contact des langes et correspondent le plus souvent à une dermatite d’irritation (dermatite en W) (fig. 1).
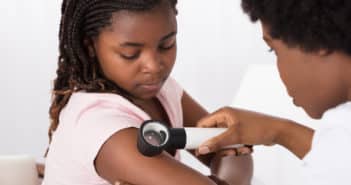
Mélanome de l’enfant
Le mélanome est très rare chez le sujet de moins de 18 ans. Il représente 3 % de tous les cancers pédiatriques et atteint les deux sexes de façon équivalente. On estime le nombre à environ 18 cas pour 1 million chez l’adolescent de 15 à 18 ans. Le mélanome est encore plus rare avant l’âge de 12 ans, de l’ordre de 1 cas pour 1 million d’enfants de moins de 11 ans [1]. On distingue le mélanome de l’adolescent (11 à 18 ans) du mélanome de l’enfant (< 11 ans) car chez l’adolescent on peut aussi rencontrer des mélanomes de type adulte, ou conventionnels, ce qui n’est pas le cas chez l’enfant.
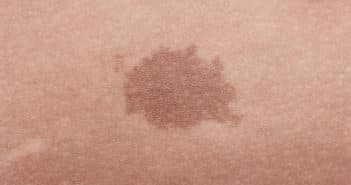
Taches café au lait de l’enfant : beaucoup de clinique et un peu de génétique
Les taches café au lait (TCL) sont des macules, parfois discrètes et à la limite de la visibilité, rondes ou ovales, uniformément pigmentées, d’une couleur variant du brun clair au brun noir. Dans la population générale, la prévalence d’une ou plusieurs TCL néonatales varie entre 0,3 et 2,7 %, sans prédilection de sexe. Elle augmente avec l’âge (14 % chez l’enfant d’âge scolaire). La présence d’au moins 3 TCL sans pathologie sous-jacente reste rare, d’une fréquence de 1 % chez l’enfant et 14 % chez l’adulte. De nombreuses affections génétiques comportent des TCL multiples.
Questions flash – Urgences en dermatologie – Jeudi 20 octobre
Le diagnostic d’arrêt cardiorespiratoire (ACR) se fait chez un patient inconscient, qui ne respire pas ou qui présente une respiration anormale. Il faut donc :
– évaluer la conscience en vérifiant si le patient réagit lors d’une stimulation ;
– libérer les voies aériennes en plaçant la main sur le front du patient, basculer doucement la tête en arrière avec l’extrémité des doigts sous la pointe du menton puis relever le menton pour ouvrir les voies respiratoires et vérifier l’absence d’obstacle ;
– évaluer la respiration en écoutant si la respiration est normale. Une respiration agonique est possible dans les premières minutes (gasps) et ne doit pas être confondue avec une respiration normale.