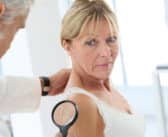
Une lésion grisâtre de l’ongle
Il s’agit d’une patiente de phototype V, âgée de 60 ans, qui consulte le dermatologue pour une lésion longitudinale déprimée grisâtre de l’ongle de l’index droit dessinant une cannelure. Ces signes ont précédé de 5 mois la consultation. Le dermatologue prescrit une radio osseuse et une échographie de l’index droit mais l’ordonnance est perdue et la patiente ne reconsulte qu’un an plus tard. La radio effectuée est normale et l’échographie du doigt montre une épaisseur inhomogène des tissus mous du lit de l’ongle. Le dermatologue évoque la possibilité d’une biopsie mais celle-ci n’est finalement pas réalisée.

Prise en charge d’une mélanonychie chez l’enfant
La mélanonychie est un motif classique de consultation en pathologie unguéale de l’enfant. Un interrogatoire approfondi, un examen clinique cutanéomuqueux exhaustif et une analyse dermoscopique fine permettent souvent d’éliminer les fausses mélanonychies. Il s’agit habituellement d’un lentigo ou d’un nævus jonctionnel bénin matriciel. La mélanonychie révélatrice d’un mélanome in situ est exceptionnelle chez l’enfant.
Chez l’enfant, les caractéristiques cliniques des mélanonychies sont habituellement différentes de celles des adultes. Les critères habituellement inquiétants chez l’adulte sont classiques chez l’enfant et n’ont pas de signification péjorative.
La prise en charge n’est pas standardisée et dépend de plusieurs éléments, le choix entre une surveillance régulière ou l’exérèse de toute la lésion pigmentée matricielle est complexe et se discute au cas par cas.

Mini-atlas de pathologie vulvaire
Ce mini-atlas très didactique a pour but d’illustrer les principales situations rencontrées en pathologie vulvaire avec une photo pour chaque cas. Il suit un ordre de gravité croissante, progressant de la vulve normale aux problèmes aigus ou récidivants, vers les problèmes chroniques avec potentiel oncogène ou révélant une pathologie sous-jacente, et se termine sur les différents cancers vulvaires.
Actualités des mastocytoses
Certains articles publiés ces dernières années nous permettent de mieux comprendre la physiologie du mastocyte, la cellule responsable de la mastocytose. Ces derniers temps, la classification de la mastocytose systémique a été optimisée, les critères diagnostiques de la mastocytose cutanée améliorés et la mastocytose cutanée isolée mieux caractérisée. Des données concernant certains traitements pour améliorer le quotidien des patients atteints de cette pathologie rare ont également été publiées.
Ce travail a pour but de faire une synthèse de la littérature concernant le mastocyte et la mastocytose afin d’améliorer la prise en charge des patients souffrant de cette pathologie.
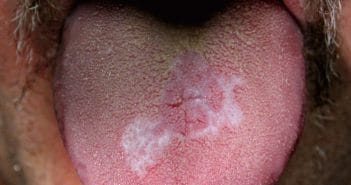
Le lichen oral : diagnostic et prise en charge
Le lichen oral est une pathologie polymorphe qui recouvre de nombreuses lésions élémentaires pouvant correspondre à différents stades d’évolution du lichen. Il existe des formes idiopathiques et des formes induites de lichen oral. Le traitement des formes induites repose le plus souvent sur le traitement de la cause et le traitement des formes idiopathiques est symptomatique. Le traitement de 1re intention du lichen oral est la corticothérapie locale mais les formes sévères ou diffuses peuvent nécessiter un traitement par corticothérapie et/ou immunosuppresseurs systémiques.
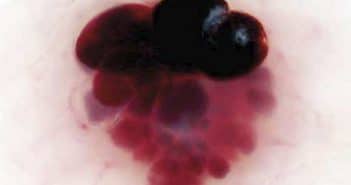
Fiche de dermoscopie n° 14
Il s’agit d’une femme de 57 ans, de phototype IIIb avec une aptitude moyenne au bronzage. Elle n’a jamais vécu outre-mer, n’a jamais fait d’UV artificiels, son activité professionnelle est à 80 % intérieure et ses loisirs ensoleillés sont modérés. Elle a été opérée il y a 1 an et demi d’un mélanome du tronc de 1,5 mm d’épaisseur avec ganglion sentinelle négatif et fait depuis l’objet d’une surveillance semestrielle régulière. Elle consulte “en urgence”, très inquiète suite à l’apparition brutale depuis 5 ou 6 jours d’une petite lésion noire du flanc gauche (fig. 1). La lésion a grossi très rapidement, elle est spontanément sensible et devient nettement douloureuse à la pression. La patiente ne se souvient pas d’une lésion précessive dans cette topographie. Le pansement qu’elle a placé dessus est très légèrement taché de sérosité. La consultation d’images sur des sites internet “sur le mélanome” lui fait craindre une métastase ou un nouveau mélanome et son médecin traitant lui a laissé entendre que cette hypothèse était “malheureusement assez vraisemblable”.
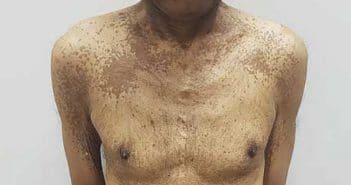
Troubles pigmentaires chez un patient greffé rénal
Un homme de 60 ans originaire du Bangladesh, greffé rénal depuis plus de 20 ans pour une néphropathie d’origine indéterminée, consultait pour des troubles pigmentaires évoluant de façon progressive depuis au moins 5 ans. Il n’avait pas d’antécédents personnels notables en dehors de la greffe et ne rapportait pas d’antécédents familiaux particuliers. Son traitement immunosuppresseur comportait une corticothérapie générale à faible dose, du tacrolimus et du mycophénolate mofétil. Sur le plan dermatologique, le diagnostic de vitiligo avait été proposé, mais en raison de l’échec des dermocorticoïdes et du tacrolimus topique, le patient était demandeur d’un second avis.
Dermatite atopique, microbiote, probiotiques : quoi de neuf ?
Le 6 décembre, au cours des dernières journées Dermatologiques de Paris, les laboratoires MAYOLY SPINDLER ont organisé un symposium satellite sur le thème Dermatite atopique, microbiote, probiotiques : quoi de neuf ? animé par les Prs F. Boralevi, F. Joly-Gomez et J. P. Lacour. En voici les principaux points forts.
Place du méthotrexate dans les recommandations du groupe de recherche sur le psoriasis de la Société Française de Dermatologie
Le groupe de recherche sur le psoriasis de la Société française de dermatologie a publié cette année les premières recommandations françaises sur la prise en charge du psoriasis modéré à sévère [1, 2] avec l’objectif de proposer des algorithmes actualisés.
Lors d’un symposium organisé dans le cadre des dernières JDP, le Dr Florent Amatore a passé en revue plusieurs situations cliniques en précisant pour chacune d’elles la place du méthotrexate.

Les toxicités cutanées des traitements oncologiques : accompagnez vos patients autrement
Dans le cadre des dernières JDP, le Laboratoire dermatologique Bioderma a organisé un symposium satellite qui a permis de détailler la prise en charge des toxicités des traitements anticancéreux avec pour objectifs principaux d’apporter du confort au patient et de discuter de la poursuite ou non du traitement. Cette prise en charge peut être effectuée par le dermatologue de ville en lien avec l’oncologue.