Quoi de neuf en pathologies tumorales cutanées ?
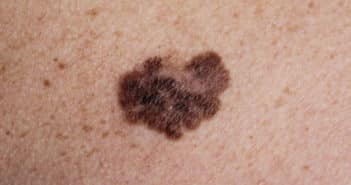
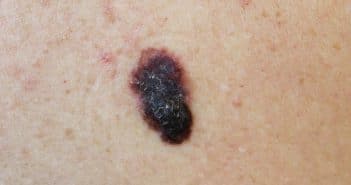
Bien que leur nombre reste difficile à estimer précisément, les cancers cutanés sont en tête du box-office des cancers dans le monde. Le mélanome ne représente que 20 % des cancers cutanés (soit 325 000 cas et 57 000 décès en 2020) mais les récentes projections annoncent pour 2040 une augmentation de 50 % des cas et de 68 % des décès par mélanome [1]. On estime que 3/4 des nouveaux cas de mélanomes sont liés aux rayonnements ultra-violets, qui constituent pourtant une exposition “évitable”. Les cancers cutanés représentent également un coût médical et financier en plein essor. (…)