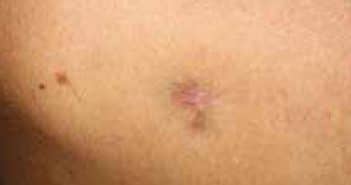
Dermatofibrosarcome de Darier-Ferrand
Le dermatofibrosarcome de Darier-Ferrand, également appelé dermatofibrosarcome protubérant (DFSP), est une tumeur mésenchymateuse rare. Elle est caractérisée, dans plus de 90 % des cas, par la translocation 17/22 aboutissant au gène de fusion COL1A1-PDGF et à une activation permanente du récepteur au PDGF responsable de la prolifération cellulaire. Son évolutivité est lente et le potentiel d’agressivité est lié à la possible évolution locale ou locorégionale.
Les métastases à distance sont exceptionnelles et le plus souvent rapportées lors de la transformation en sarcome de plus haut grade de malignité (fibrosarcome ou sarcome pléomorphe).
Le traitement de première intention, lorsqu’il est réalisable, est chirurgical dans le but d’obtenir – sous réserve d’une analyse exhaustive des berges – une exérèse complète de la lésion. Les autres possibilités thérapeutiques envisageables seules, en néo-adjuvant ou en adjuvant, comportent les thérapies ciblant le PDGFR (imatinib, sunitinib, pazopanib) et la radiothérapie.
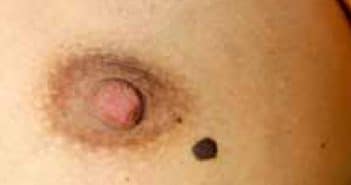
Fiche de dermoscopie n°1
Cas clinique Il s’agit d’une femme de 31 ans, de…
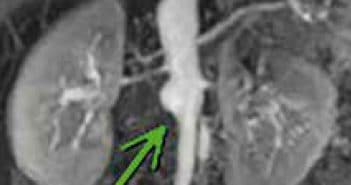
Artérite de Takayasu à l’âge pédiatrique
L’artérite de Takayasu à l’âge pédiatrique (ATP) peut atteindre des enfants d’âges divers. L’absence de spécificité des signes de début et des marqueurs spécifiques retarde le diagnostic, et beaucoup d’enfants présentent des complications irréversibles.
L’hypertension artérielle est le signe le plus fréquent. Le diagnostic est suspecté en corrélant les signes cliniques avec la présence d’un syndrome inflammatoire biologique. La confirmation du diagnostic est basée sur l’imagerie, en particulier l’angio-IRM, peu irradiante.
Les complications de l’ATP peuvent être cardiovasculaires, pulmonaires, neurologiques, sans compter les effets secondaires de la corticothérapie et des immunosuppresseurs au long cours. Le traitement repose sur la corticothérapie, mais les biothérapies apparaissent comme des traitements prometteurs.
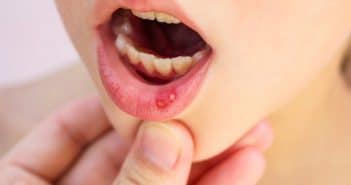
Actualités sur la maladie de Behçet de l’enfant
La maladie de Behçet (MB) est une vascularite systémique dont l’apparition est extrêmement rare dans l’enfance. Il existe une composante génétique probable. La maladie débute fréquemment par des aphtoses buccales et des épisodes de fièvre qui sont difficiles à distinguer des autres pathologies inflammatoires. Par conséquent, seul un avis spécialisé auprès d’un expert permet un diagnostic précoce.
Le spectre clinique est hétérogène. Il dépend du sexe, de l’ethnie et du pays de résidence de l’enfant. Les jeunes hommes ont un pronostic plus sévère, en raison d’atteintes neurologique, oculaire et vasculaire plus fréquentes.
Les anti-TNF sont devenus le traitement de choix en cas d’atteinte oculaire, neurologique ou digestive.
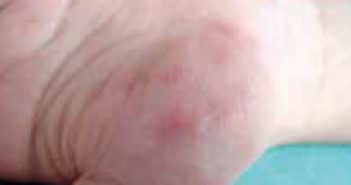
Les vascularites pédiatriques : PAN et vascularite à ANCA
Les vascularites pédiatriques de type PAN (périartérite noueuse) et vascularites associées aux ANCA (Anti-neutrophil cytoplasmatic antibodies) sont des pathologies rares et, à ce titre, présentent un délai diagnostique encore important. Le recours à un centre de référence pédiatrique travaillant en collaboration avec des équipes de médecine interne adulte spécialisées dans les vascularites paraît nécessaire.
Des critères diagnostiques pédiatriques sont maintenant disponibles ; les scores de sévérité restent à développer en pédiatrie. Certaines caractéristiques phénotypiques des vascularites doivent faire évoquer des formes monogéniques.
Bien que ces pathologies comportent de nombreux points communs avec les formes débutant à l’âge adulte, les formes pédiatriques ont des spécificités, notamment en termes de facteurs de gravité. Le pronostic à l’âge adulte est probablement moins bon que ce que l’on pouvait penser et doit astreindre à une transition rigoureuse et à un traitement d’entretien sur la durée.
Le faible effectif de ces pathologies pose une limite certaine en termes d’études cliniques, en particulier pour les études sur les traitements, encore largement calquées sur celles des adultes. Les recommandations SHARE vont permettre une harmonisation des pratiques à travers l’Europe.
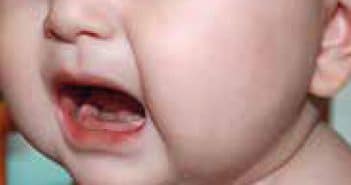
La maladie de Kawasaki
La maladie de Kawasaki est une vascularite systémique aiguë d’étiologie indéterminée, associée à une atteinte des artères coronaires chez 25 à 30 % des patients non traités. Cette maladie touche presque exclusivement les enfants de moins de 5 ans.
La forme complète de Kawasaki est définie par l’association d’une fièvre d’au moins 5 jours, accompagnée de 4 ou 5 des critères suivants qui sont, pour la plupart, cutanéo-muqueux : un exanthème polymorphe, un changement des extrémités, un changement de la cavité orale et des lèvres, une conjonctivite non exsudative et une adénopathie cervicale d’au moins 1,5 cm. Les patients avec une fièvre prolongée et moins de 4 critères peuvent être diagnostiqués Kawasaki incomplet si une atteinte coronarienne est détectée à l’échographie.
La prise en charge initiale repose sur la perfusion d’immunoglobulines intraveineuses (IgIV) associée à de l’aspirine à dose anti-inflammatoire. Néanmoins, 10 à 20 % des patients ont une résistance aux IgIV et présentent un risque élevé d’anévrismes coronariens.
Le traitement en cas de résistance aux IgIV n’est pas standardisé : les options thérapeutiques sont une seconde perfusion d’IgIV, les corticoïdes, les inhibiteurs de la calcineurine, les anti-TNF et les anti-IL1.
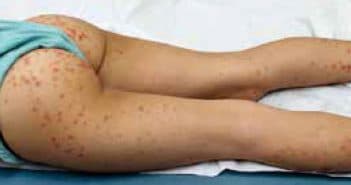
La vascularite à IgA (purpura rhumatoïde)
Le purpura rhumatoïde, renommé vascularite à IgA, est une vascularite leucocytoclasique des petits vaisseaux touchant principalement la peau, les articulations, le tube digestif, le rein et, plus rarement, d’autres organes. C’est la vascularite la plus fréquente chez l’enfant et son pronostic est principalement lié à la survenue d’une atteinte rénale ou à la sévérité de l’atteinte digestive.
La maladie évolue le plus souvent favorablement, mais elle est source d’une anxiété importante de l’enfant et de sa famille de par la symptomatologie parfois impressionnante en phase aiguë, mais aussi devant l’impuissance médicale à prédire ou prévenir l’évolution défavorable de la maladie.

Editorial
La plupart des vascularites systémiques peuvent toucher enfants et adultes.…

Évaluation de l’efficacité de Topicrem® DA-Baume Émollient versus comparateur sur les poussées de dermatite atopique chez l’enfant
Si les dermocorticoïdes constituent le traitement de référence lors des poussées de dermatite atopique (DA), les émollients sont recommandés en soins quotidiens pour améliorer la barrière cutanée et limiter les poussées inflammatoires. Au cours d’une étude comparative de 3 mois conduite sur deux groupes d’enfants (3 mois-6 ans) souffrant de DA, Topicrem® DA-Baume Émollient s’est révélé aussi efficace que l’émollient de référence, actuel leader sur le marché français des produits pour peaux à tendance atopique (évaluation de la récurrence des épisodes de DA, SCORAD, PO-SCORAD, qualité de vie). Par ailleurs, sa formule a été très appréciée par les parents.

Photographies sur smartphone : aide au diagnostic ? au suivi ? Risques médico-légaux
Les smartphones facilitent la réalisation et la transmission de photos. Les médecins, mais également les patients, ont intégré ce nouvel outil en dermatologie.
Ces photos sont une nouvelle source d’information pour le médecin.
Ce type d’outil génère également une augmentation des demandes d’avis. Il est important d’en connaître les avantages et les inconvénients afin de l’intégrer au mieux dans notre pratique professionnelle.