Psoriasis de l’enfant : quelle prise en charge ?
Le psoriasis est une maladie inflammatoire chronique qui affecte approximativement 1 % des enfants et adolescents. Il impacte la qualité de vie des enfants mais aussi de la famille. Sa physiopathologie chez l’enfant est superposable à celle de l’adulte, néanmoins son expression clinique diffère. De même, les options thérapeutiques calquées sur celles des adultes relèvent souvent de traitements hors AMM, elles requièrent d’être adaptées aux particularités de l’enfant et à une stratégie thérapeutique sur le long terme.

Isotrétinoïne ou spironolactone dans l’acné de la femme adulte : comment choisir ?
L’acné de la femme adulte est fréquente. Elle constitue un challenge thérapeutique quotidien dans les consultations du dermatologue. Elle se caractérise par son évolution prolongée ainsi que par un risque de récidive important, après une antibiothérapie orale en particulier, ce qui conduit souvent à prolonger et à répéter ce type de traitement.
La sévérité de cette acné et son retentissement sur la qualité de vie conduisent en conséquence à envisager chez ces patientes un traitement par isotrétinoïne ou par spironolactone. Le choix entre ces deux molécules sera discuté à la lumière des données actuelles de la littérature.
Inertie thérapeutique dans la dermatite atopique : quelles conséquences ?
Le traitement de la dermatite atopique est entré dans une nouvelle ère avec l’arrivée des thérapies ciblées. Et nos patients auront donc de plus en plus d’options pour soulager enfin l’une des maladies dermatologiques les plus difficiles à contrôler, avec un prurit particulièrement invalidant. En tout cas en théorie. Car l’innovation thérapeutique se heurte souvent à l’inertie thérapeutique des prescripteurs, parfois inconsciente, parfois liée à des craintes non justifiées sur les nouvelles molécules ou à une insuffisance d’information, et nous essayons d’analyser ici ce phénomène qui concerne d’ailleurs beaucoup d’autres champs thérapeutiques que la seule dermatite atopique.
Comment prendre en charge un eczéma des paupières ?
L’eczéma des paupières est un motif fréquent de consultation et touche de façon prédominante les femmes. Les principaux diagnostics différentiels sont la dermatomyosite, la rosacée oculaire et la dermite séborrhéique. La première cause d’eczéma palpébral est l’allergie de contact.
Le caractère aigu ou chronique de l’eczéma, la rythmicité en cas d’eczéma récidivant et la topographie des lésions sont autant d’éléments qui guident l’exploration allergologique.
La dermite irritative et la dermatite atopique sont les deux autres causes d’eczéma palpébral.
Le traitement repose sur les émollients et le tacrolimus topique. Les dermocorticoïdes, utiles pour soulager rapidement les symptômes, doivent être prescrits avec parcimonie dans cette localisation particulière.
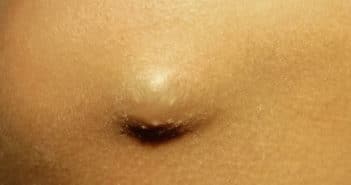
Un nodule n’est pas toujours une tumeur : diagnostic différentiel des tumeurs de l’enfant
Les pseudotumeurs se définissent sur le plan histologique par un remaniement d’un tissu préexistant, sans édifier de tissu nouveau. Ces lésions sont assez fréquentes chez l’enfant et peuvent faire évoquer à tort des tumeurs bénignes, voire malignes.
On peut citer principalement des causes d’origine malformative, infectieuse et inflammatoire…
L’origine du nodule sera évaluée en fonction de différents critères : âge de l’enfant, topographie du nodule, couleur et consistance de la lésion, évolutivité… Le diagnostic peut être posé cliniquement, des examens complémentaires à type d’imagerie et/ou de biopsie cutanée sont parfois indiqués selon les situations.
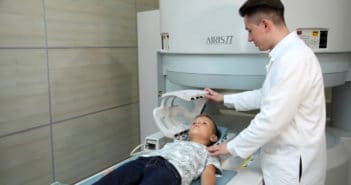
Pathologies tumorales bénignes de l’enfant : quels diagnostics évoquer ?
La très grande majorité des tumeurs de l’enfant sont bénignes et le diagnostic est le plus souvent clinique, surtout pour les lésions pigmentaires, vasculaires ou virales. Il se base sur l’âge de survenue, la topographie, le nombre, l’aspect (couleur, pilosité), la consistance de la tumeur, son caractère douloureux ou prurigineux ainsi que son évolution. En cas de doute diagnostique, une échographie cutanée peut être utile, voire une IRM. Parfois, seul l’examen histologique apportera le diagnostic de certitude.
Devant la multitude des étiologies possibles, seuls les tumeurs bénignes et les hamartomes les plus fréquents ou pouvant révéler une maladie à connaître seront abordés.
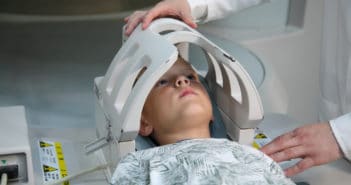
Les tumeurs malignes de l’enfant : ce que doit connaître le dermatologue
Les tumeurs cutanées malignes chez l’enfant restent rares. Il peut s’agir de localisations primitives ou secondaires. De manière générale, une lésion cutanée ferme, dure, non mobile et de croissance rapide doit faire évoquer le diagnostic de tumeur maligne.
Les tumeurs malignes à évoquer les plus fréquentes sont : les atteintes cutanées des hémopathies malignes, les proliférations lymphocytaires clonales (papuloses lymphomatoïdes, mycosis fongoïde), les histiocytoses, les sarcomes, les carcinomes et mélanomes, et les localisations secondaires des néoplasies solides les plus fréquentes (neuroblastome, tumeur rhabdoïde, fibrosarcome infantile et dermatofibrosarcome de Darier-Ferrand).

Éditorial – Tumeurs cutanées de l’enfant
La présence d’un nodule, d’une tumeur cutanée persistante chez un enfant est source d’inquiétude pour les parents, d’autant plus qu’elle est congénitale. Heureusement, dans la majorité des cas, ces lésions sont bénignes. La nature et l’origine de ces lésions sont extrêmement variables et multiples. L’analyse de la situation tiendra compte de l’âge d’apparition, du mode évolutif et du contexte de survenue.

Application quotidienne d’émollients pendant la première année de la vie : une influence préventive sur la dermatite atopique ?
En 2004, la Conférence de consensus sur la prise en charge de la dermatite atopique de l’enfant a affecté aux émollients une bonne place dans le traitement des poussées de la dermatite atopique (DA), derrière les corticoïdes et les inhibiteurs de la calcineurine.
De nouvelles études portant sur un nombre important de nourrissons montrent cependant que l’application précoce et prolongée des émollients actuellement disponibles ne prévient pas la survenue d’une DA. De même, l’application précoce et prolongée des émollients ne semble pas capable de diminuer la fréquence des allergies alimentaires qui, dans l’histoire naturelle de l’atopie, font très souvent suite à la DA. Ces revues sont l’occasion de préciser les mécanismes qui expliquent la perte de la fonction barrière de la peau.
Toutefois, d’autres études sont encore nécessaires pour analyser plus finement les mécanismes de la fonction barrière de la peau et aboutir ainsi à la conception d’émollients plus efficaces pour lutter contre la DA.
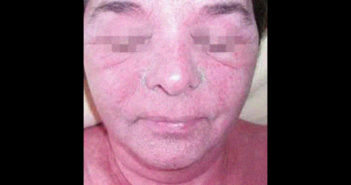
Toxidermies sévères aux produits de contraste iodés
Les produits de contraste iodés (PCI) peuvent induire tous types de toxidermies sévères. Il faut savoir y penser car leur injection unique les fait souvent négliger lors de l’enquête médicamenteuse.
Devant une éruption après injection de PCI, il faut rechercher des signes de gravité immédiate ou à venir. Une enquête allergologique est indispensable pour identifier le PCI responsable et les allergies croisées afin d’éviter les récidives lors des futures imageries.