Centre de référence des maladies bulleuses auto-immunes-IDF, Hôpital Avicenne, BOBIGNY.
Les conjonctivites fibrosantes ne sont pas uniquement l’affaire de l’ophtalmologiste et, bien souvent, leur prise en charge nécessite une collaboration étroite entre ophtalmologistes et dermatologues.
Schématiquement, on distingue deux situations :
- celle au cours de laquelle l’ophtalmologiste sollicite le dermatologue ;
- celle au cours de laquelle, à l’inverse, le dermatologue a besoin de l’expertise de l’ophtalmologiste.
>>> L’expertise du dermatologue au service de l’ophtalmologiste au cours d’une conjonctivite fibrosante
Il s’agit le plus souvent du bilan étiologique d’une conjonctivite fibrosante, avec de nombreux diagnostics possibles. Certaines situations ne requièrent pas d’avis dermatologique soit parce qu’il s’agit d’un diagnostic évident (antécédent de nécrolyse épidermique toxique, de brûlure…), soit parce qu’il s’agit d’un diagnostic purement ophtalmologique (séquelle de conjonctivite infectieuse, trachome ou conjonctivite fibrosante induite par des collyres). Tandis que d’autres sont des diagnostics dermatologiques où l’examen cutanéo-muqueux du dermatologue, éventuellement associé à des examens complémentaires, va pouvoir orienter l’ophtalmologiste. Parmi ces causes dermatologiques, deux diagnostics sont au premier plan :
- les lichens : lichen plan (LP) ou lichen plan pemphigoïde (LPP) ;
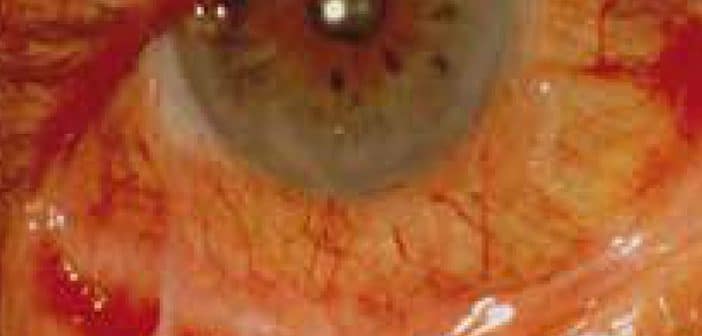
- les pemphigoïdes des muqueuses (PM), notamment la pemphigoïde cicatricielle (PC), qui constitue la principale cause de conjonctivite fibrosante (fig. 1 et 2).
Ces diagnostics engagent le pronostic visuel en l’absence de traitement.
Le dermatologue pourra également être utile dans le diagnostic d’une rosacée, d’une atopie ou d’un syndrome de Sjögren pourvoyeurs de conjonctivites fibrosantes, en gardant à l’esprit à la fois que la rosacée oculaire et la kérato-conjonctivite atopique peuvent évoluer sans signe cutané associé et qu’il faut rester prudent avec ces diagnostics car, s’agissant de pathologies fréquentes, on peut les poser par “facilité” et méconnaître un lichen ou une PM en réalité associés.
Ce sont donc ces diagnostics de lichen et PM qu’il faut s’acharner à poser ou à éliminer par un examen attentif de la peau et de toutes les muqueuses, en connaissant la possibilité de lésions totalement asymptomatiques (notamment génito-anales et laryngées). L’examen clinique recherchera des lésions actives de PM (bulles et érosions) et des lésions cicatricielles (atrophie, lésions pseudo-lichéniennes, synéchies), ainsi que des lésions blanches évocatrices de lichen.
On pratiquera, bien sûr, des biopsies pour histologie et immunofluorescence directe (IFD) et,[...]
Connectez-vous pour consulter l'article dans son intégralité.
Vous êtes abonné(e)
IDENTIFIEZ-VOUS
Pas encore abonné(e)
INSCRIVEZ-VOUS
Inscrivez-vous gratuitement et profitez de tous les sites du groupe Performances Médicales
S'inscrire