Contrôler le psoriasis en plaques : une réalité en 2020 ?
C’est dans le cadre des Journées Dermatologiques de Paris, en version 100 % virtuelle cette année du fait de l’épidémie à SARS-CoV-2, que les laboratoires Almirall ont organisé un symposium satellite sur le thème Contrôler le psoriasis en plaques : une réalité en 2020 ? auquel participaient les Prs François Aubin, Manuelle Viguier et le Dr Pierre-Dominique Ghislain.
Dermatite atopique, avancées (à) venir : la dermatite atopique à l’ère des nouveaux traitements systémiques
L’approche de la dermatite atopique (DA) se modifie à grande vitesse, tant au plan de sa conception que de sa prise en charge. Certes, la DA concerne l’enfant, mais également près de 4 % des adultes en Europe. Bien sûr, les lésions démangent, mais elles sont aussi douloureuses et impactent lourdement la qualité de vie. D’accord, l’activation de la voie Th2 domine le processus immunologique, mais d’autres profils cytokiniques sont observés. Quant au traitement, il se voit bouleversé par l’arrivée des nouvelles molécules pour les formes modérées à sévères. Le symposium des Laboratoires Lilly intitulé “Dermatite atopique, avancées (à) venir : la dermatite atopique à l’ère des nouveaux traitements systémiques” a exploré ces thèmes d’actualité lors des dernières JDP.

Quoi de neuf sur les toxicités cutanées des traitements oncologiques ? Recommandations de bonnes pratiques
Le laboratoire dermatologique Bioderma (Naos) a organisé au cours des Journées Dermatologiques de Paris un symposium satellite sur le thème : Quoi de neuf sur les toxicités cutanées des traitements oncologiques ? Recommandations de bonnes pratiques autour des Drs Sylvie Meaume et Elisa Funck-Brentano, et de Madame Hedi Chabanol.

Prise en charge de la dermatite atopique de l’adolescent
La dermatite atopique (DA) touche 7 à 8 % des adolescents. Les formes cliniques sont plus variées que chez l’enfant. On voit se développer la dermatite atopique du visage et du cou, la dyshidrose et le prurigo. Ces aspects cliniques se rapprochent des formes de l’adulte.
La prise en charge de ces “ados” est particulière et parfois difficile. Entre l’ado monosyllabique, l’ado rebelle, l’ado opposant… il faudra trouver une approche qui permette d’inciter le jeune à adhérer au projet de prise en charge. Ici, nous proposons une prise en charge holistique de la dermatite atopique, adaptée à la tranche d’âge des 12-17 ans.
Les traitements non spécifiques, les traitements locaux, généraux, avec ou sans AMM, sont abordés. Le corps et le psychisme de l’ado étant particuliers, nous essayons d’orienter cette prise en charge à cet âge.
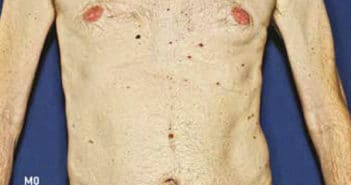
Fiche de dermoscopie n° 17
Il s’agit d’un homme de 51 ans, de phototype IIIa avec une aptitude moyenne au bronzage. Il n’a jamais vécu outre-mer, n’a jamais fait d’UV artificiels, son activité professionnelle est à 100 % intérieure et ses loisirs ensoleillés sont modérés. Il a été traité il y a 9 ans pour un mélanome du dos de type SSM, niveau III et 0,9 mm d’épaisseur micrométrique (N.B. : à cette époque, le staging ganglionnaire par la biopsie du ganglion sentinelle n’était pas proposé pour ces épaisseurs micrométriques). Le bilan d’imagerie initial était négatif. L’anamnèse familiale retrouvait un antécédent de mélanome cutané invasif chez une sœur (survenu à l’âge de 39 ans) et de deux mélanomes invasifs chez son père (survenus à l’âge de 44 et 53 ans).
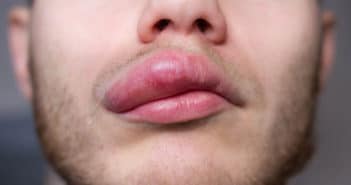
Diagnostics biologiques des angiœdèmes bradykiniques
Le diagnostic biologique des angiœdèmes bradykiniques (AE-BK) repose en premier lieu sur l’exploration du C1 inhibiteur (C1Inh). En cas de déficit pondéral et/ou fonctionnel, une exploration du gène SERPING1 doit être entreprise si la suspicion clinique est un AE héréditaire. Le dosage de C1q et la recherche d’un anticorps anti-C1Inh peut donner des éléments en faveur d’un AE-BK par déficit acquis en C1Inh. Si le dosage fonctionnel de C1Inh est normal et que la suspicion clinique d’AE-BK héréditaire est forte, il faut envisager la recherche d’une mutation sur les gènes F12 ou PLG.
Le diagnostic biologique des AE-BK est complexe et il ne faut pas hésiter à consulter un spécialiste du centre national de référence des AE (CREAK) pour le faire valider.

Risque des molécules antipsoriasiques chez la femme en âge de procréer : avons-nous toutes les assurances ?
Un désir de grossesse, rarement verbalisé lors des premières consultations, peut rapidement être le sujet de préoccupation d’une patiente atteinte de psoriasis cutané, une fois les plaques prises en charge et la qualité de vie améliorée en conséquence.
La révolution thérapeutique des dernières années a permis de proposer des prises en charge plus personnalisées et nécessite plus de pédagogie auprès de nos patientes pour adapter les traitements de la phase préconceptionnelle, du 1er ou du 3e trimestre et, bien sûr, de l’allaitement. Cela ne sera réalisable qu’en connaissant parfaitement les limites de chaque molécule utilisée.
Les inhibiteurs de JAK dans la dermatite atopique
Les inhibiteurs de JAK (ou JAKi), qui ont déjà fait la preuve de leur intérêt dans de nombreuses maladies inflammatoires chroniques, arrivent enfin en dermatologie. De nombreux JAKi sont en cours de développement très avancé dans la dermatite atopique (DA). Plusieurs études contrôlées de phase II
et III ont démontré l’efficacité particulièrement rapide des JAKi administrés par voie orale à la fois sur les lésions d’eczéma et sur le signe le plus invalidant de cette affection qu’est le prurit, avec un profil de tolérance rassurant chez des patients adultes atteints de DA modérée à sévère.
La biodisponibilité de ces petites molécules permet également leur développement sous forme topique, ce qui peut être particulièrement intéressant dans des formes plus légères de DA ou pour traiter certaines localisations comme le visage ou les mains.
Nul doute que les JAKi trouveront leur place à côté des biomédicaments comme le dupilumab dans l’arsenal thérapeutique qui ne cesse – enfin – de s’étoffer dans la DA.
Savoir diagnostiquer précocement un rhumatisme psoriasique
Le psoriasis est une maladie inflammatoire systémique associée à de nombreuses comorbidités qui vont lourdement impacter la vie quotidienne des patients atteints. Au moins 20 % des patients ayant un psoriasis peuvent avoir un rhumatisme psoriasique associé. Les manifestations cutanées du psoriasis précédant le plus souvent l’atteinte articulaire, son diagnostic et sa prise en charge rapide peuvent éviter les destructions articulaires et l’impotence fonctionnelle qu’il peut entraîner.
Malheureusement, de nombreuses études ont clairement mis en évidence un retard et un défaut de diagnostic fréquents potentiellement lourds de conséquences. Le dermatologue, en tant que praticien central impliqué dans le psoriasis, peut donc jouer un rôle majeur de sentinelle pour le dépistage, l’orientation et la prise en charge du rhumatisme psoriasique.
Peau et infection par le VIH : le dermatologue au cœur de la prise en charge
En dépit des progrès thérapeutiques obtenus au cours de ces 30 dernières années, tant dans le domaine curatif que préventif avec la mise en œuvre du traitement de préexposition désigné par l’acronyme “PrEP”, l’épidémie du VIH reste active en France. Or, les dermatologues jouent un rôle majeur dans le contrôle de cette épidémie par l’identification des personnes nouvellement contaminées et celles non encore dépistées au travers des manifestations cutanées liées à cette infection. Mais ils doivent également s’inscrire dans le parcours de soins des personnes vivant avec le VIH (PVVIH) compte tenu de la fréquence de certaines d’entre elles, cette population étant par ailleurs à haut risque de cancers ano-génitaux et cutanés.