Un érythème des mains et des pieds
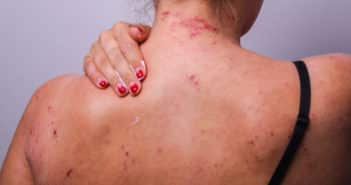
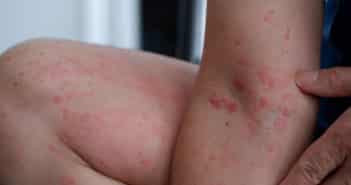
Une femme de 31 ans, infirmière en pédiatrie, consulte pour l’apparition depuis 3 jours d’un érythème acral des mains et des pieds.
Elle a présenté avant l’éruption des symptômes pseudo-grippaux à type de fébricule, asthénie et myalgies.
Cet érythème s’accompagne d’arthralgies intenses des extrémités handicapant la mobilité, sans arthrite ni synovite.
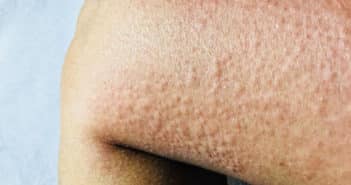
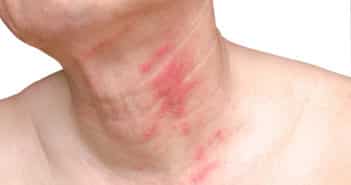
Vous constatez un érythème en nappes, finement purpurique, affectant les mains et pieds et remontant aux poignets et tiers inférieurs des jambes.
Quel diagnostic proposez-vous ?