Respect de l’environnement, comment adapter nos pratiques ?
La prise de conscience du dérèglement climatique, de l’augmentation de la pollution, de l’effondrement de la biodiversité est aujourd’hui bien réelle dans la communauté médicale et en particulier dermatologique. L’exercice de la médecine est lui-même générateur de gaz à effet de serre et de pollution. Nous proposons différentes pistes pour être plus écoresponsables au quotidien dans l’exercice de notre spécialité, des bâtiments aux prescriptions, en passant par les transports, les achats et la formation. Nous verrons également que diminuer notre impact environnemental génère des co bénéfices et permet de réaliser des économies au quotidien.
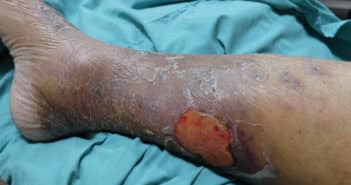
Point sur l’angiodermite nécrotique
L’angiodermite nécrotique (AN) est souvent considérée comme la 4e cause d’ulcère de jambe après les causes dites macrovasculaires (veineuse, artérielle et mixte). Sa fréquence est probablement sous-estimée car sous-diagnostiquée et source de fréquentes erreurs diagnostiques. Sa physiopathologie est en lien avec l’hypertension artérielle chronique et correspond histologiquement à une artériolosclérose des vaisseaux du derme. Sa prise en charge repose actuellement en première intention sur la greffe cutanée qui permet une antalgie rapide et souvent l’arrêt de la progression lésionnelle. Les mesures associées telles que l’antalgie efficace, le contrôle tensionnel et la compression en cas d’insuffisance veineuse associée sont indispensables.

Alopécie frontale fibrosante : mise au point
L’alopécie frontale fibrosante est une alopécie cicatricielle lymphocytaire primitive d’étiologie encore inconnue, mais probablement déclenchée par des facteurs environnementaux chez des sujets prédisposés génétiquement.
Le diagnostic est souvent facile se basant sur la clinique et la dermoscopie mais le traitement n’est toujours pas codifié.
Cette condition a un impact psychosocial significatif, en particulier chez les femmes, surtout lorsqu’elle revêt une forme sévère. De nouvelles avancées dans ce domaine permettront dans le futur d’améliorer le pronostic fonctionnel et esthétique pour les patients souffrant de cette alopécie cicatricielle.
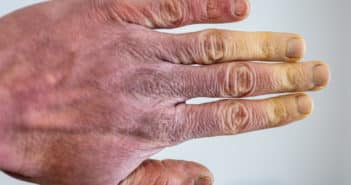
Intérêt de la dermoscopie péri-unguéale dans le phénomène de Raynaud
Tout phénomène de Raynaud nécessite un bilan étiologique, dont une capillaroscopie, afin de rechercher une microangiopathie organique spécifique, pouvant s’observer notamment lors de la sclérodermie systémique. Cependant, cet examen n’est pas toujours rapidement accessible. Par ailleurs, le phénomène de Raynaud est primitif dans 80-90 % des cas : la capillaroscopie sera alors normale. La littérature met bien en évidence que l’examen dermoscopique péri-unguéal, facilement réalisable, même pour un dermatologue non habitué, permet d’éliminer une microangiopathie spécifique et donc de remplacer la capillaroscopie. En revanche, la dermoscopie reste un mauvais examen pour dépister des anomalies capillaires : la capillaroscopie garde ici toute sa place.
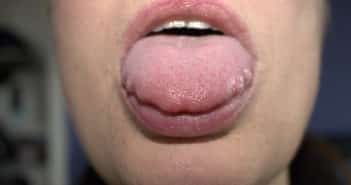
Conduite à tenir devant une macroglossie
Une macroglossie correspond à une augmentation du volume de la langue, bien qu’il n’y ait pas de définition consensuelle. Les causes de macroglossies primaires sont nombreuses et hétérogènes, le diagnostic étiologique est ainsi principalement guidé par le contexte clinique et les signes associés. La principale cause chez l’enfant est le syndrome de Beckwith-Wiedmann, qu’il faut évoquer même en l’absence d’autre manifestation. Chez l’adulte, les principales étiologies sont l’amylose (principalement AL) et l’hypothyroïdie. Il s’agit cependant d’une manifestation présente dans de nombreuses pathologies et son constat doit conduire à un examen soigneux, voire à des explorations complémentaires.
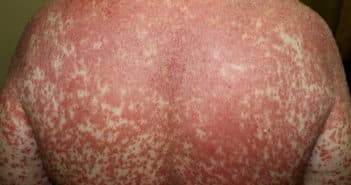
Conduite à tenir devant une érythrodermie
L’érythrodermie est une affection sévère pouvant mettre en jeu le pronostic vital. Elle est définie par un érythème avec desquamation de plus de 80 % de la surface corporelle s’installant depuis plusieurs semaines avec une altération de l’état général. La prise en charge nécessite une hospitalisation dans un service de dermatologie. Le traitement symptomatique doit prendre en compte le risque de complications hémodynamiques et infectieuses. Les principales causes sont une dermatose inflammatoire, un lymphome T cutané et une origine médicamenteuse. Une surveillance prolongée est nécessaire en l’absence d’étiologie retrouvée.
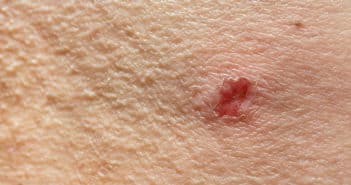
Physiopathologie et rôle de l’inflammation de type 2 dans le prurigo nodulaire
Le prurigo nodulaire est la forme la plus sévère et la plus fréquente de prurigo chronique En pratique, ce terme est souvent utilisé pour parler du prurigo chronique. Il s’agit d’une maladie autonome mais consécutive à une sensibilisation neuronale au prurit et au développement d’un cycle vicieux prurit-grattage, quelle que soit la cause initiale du prurit chronique. Dans ce contexte de sensibilisation, la spécificité du prurigo chronique est de faire partie des maladies liées à une inflammation consécutive à l’activation de lymphocytes Th2 et à la production de cytokines, telles que l’IL4, l’IL13 ou l’IL31. Pour l’instant, le seul médicament disposant d’une AMM est le dupilumab.

Phytophotodermatoses chez l’enfant
Parmi les dermatoses provoquées par les plantes, les phytophotodermatoses sont les plus souvent rapportées, et ce depuis des siècles, mais curieusement, elles restent mal connues tant des praticiens que de la population générale. Elles se voient avec une particulière fréquence chez l’enfant, et sont sources d’erreurs diagnostiques.

Photoprotection de l’enfant
L’exposition au soleil dans l’enfance est souvent plus intense que chez les adultes. Les données de la littérature montrent sans équivoque le lien entre ce comportement social et le risque de mélanome et de cancer cutanés non mélaniques, même à l’âge adulte. En outre, le photovieillissement de la peau commence déjà dans l’enfance par une exposition inappropriée au soleil.

Les génophotodermatoses
Les génophotodermatoses sont un groupe d’affections d’origine génétique, d’expression principalement cutanée et qui sont toutes caractérisées par une sensibilité anormale au rayonnement solaire.
On différencie plusieurs entités selon l’anomalie génétique.
Les troubles de la réparation de l’ADN avec, au premier rang, le xeroderma pigmentosum (XP) et ses multiples sous-types cliniques et génétiques. Les poïkilodermies congénitales : Cokayne, Bloom et Rothmund Thomson qui sont génétiquement proches des XP. Enfin, les trichothiodystrophies qui se caractérisent par des anomalies des cheveux.
Le deuxième groupe correspond à des photosensibilités congénitales : porphyrie et anomalie du métabolisme du tryptophane.
Le troisième groupe correspond aux albinismes dans lesquels la photosensibilité est liée à un défaut de synthèse de mélanine.